歯を抜歯して、歯医者さんから今後の治療方法の説明となります。
その会話の中で、インプラント?というキーワードを、初めて聞かれる方も多いのではないでしょうか?誰しもがインプラント?手術?大変?大丈夫?と心配になります。
しかも高額な治療になりますので、より一層慎重になりますよね。インプラントを行う前に正しい知識を学んで、そこからインプラントの治療を受けていただきたいと思います。
今回は、患者さんと日々話をしていて、間違った知識を持っている患者さんが非常に多いことから、正しいインプラントの知識を提供する必要性を感じて、記事を書きました。
また、マスコミの報道により間違った知識を持っている患者さんも少なからずいますので、ここで正しい知識を持ちましょう。
インプラントの100項目を、治療前・治療中・治療後などありとあらゆる項目を記載しました。
是非、参考にしてみてください。
目次
- 1 インプラントする前の心構え
- 2 目次
- 3 1、インプラントとは?
- 4 2、インプラントの歴史
- 5 3、インプラントできる人・できない人
- 6 4、インプラントメーカーは、どこが良いの?
- 7 5、インプラントの寿命は?
- 8 6、インプラントは、安全ですか?
- 9 7、インプラント!見た目は、大丈夫?
- 10 8、インプラントとタバコ
- 11 9、インプラントと歯周病
- 12 10、インプラント!骨造成って何?
- 13 11、何歳までインプラントできるの?
- 14 12、インプラント費用 前歯
- 15 13、インプラント費用 奥歯
- 16 14、インプラント以外の治療費
- 17 15、インプラント費用は、なぜ、歯科医院により違うのか?
- 18 16、インプラントと金属アレルギー
- 19 17、インプラントの構造
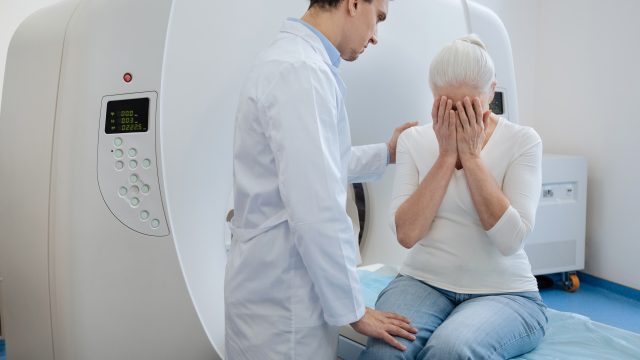
- 20 18、インプラント後のMRI/CT検査
- 21 19、インプラント名医
- 22 20、インプラント1回法とは?
- 23 21、インプラント2回法とは?
- 24 22、インプラント治療の流れ
- 25 23、インプラント無料相談って何?
- 26 24、インプラント術前検査とは?
- 27 25、インプラント手術日の決め方は?
- 28 26、前処置・手術前クリーニングとは?
- 29 27、インプラント手術当日の流れ
- 30 28、インプラント術後の消毒
- 31 29、インプラントの抜糸って?
- 32 30、インプラントの2次手術って?
- 33 31、インプラントの型取り・咬み合わせって?
- 34 32、インプラント仮歯とは?
- 35 33、インプラント完成時に行う事
- 36 34、インプラント手術時間は?
- 37 35、インプラントの治療期間は?
- 38 36、インプラント問題点
- 39 37、インプラント治療の欠点とは?
- 40 38、インプラント手術、痛い?
- 41 39、インプラント手術後は、痛いの?
- 42 40、インプラントに歯石や着色はつくの?
- 43 41、入れ歯とインプラントの比較
- 44 42、妊娠・授乳中のインプラントは?
- 45 43、インプラントとブリッジの比較
- 46 44、インプラント被せ物の寿命は?
- 47 45、インプラントのネジの大きさは、どれくらい?
- 48 46、インプラントガイド手術って?
- 49 47、インプラントCT検査の被曝量は?
- 50 48、インプラント手術に臨む服装・メイク
- 51 49、インプラントをするために必要な検査
- 52 50、インプラント手術後の飲酒は?
- 53 51、インプラント抜糸は?
- 54 52、インプラント術後の運動は?
- 55 53、インプラント手術後のしびれ
- 56 54、インプラント手術後は、腫れるの?
- 57 55、インプラント手術後の内出血
- 58 56、インプラント術後の出血
- 59 57、インプラント術後のトラブル
- 60 58、インプラント手術後の食事時間
- 61 59、安いインプラント
- 62 60、インプラントのメンテナンス
- 63 61、インプラントCT検査
- 64 62、インプラントはどれくらいで骨と結合するの?
- 65 63、人工骨って安全ですか?
- 66 64、人工骨は、何が良いか?
- 67 65、自家骨と他家骨(人工骨)は、どちらがいいの?
- 68 66、インプラントの口コミ
- 69 67、インプラントのネジ止め?セメント?
- 70 68、インプラント成功率
- 71 69、インプラントの失敗
- 72 70、インプラント医療費控除
- 73 71、インプラント費用(値段)相場
- 74 72、インプラント訴訟
- 75 73、インプラントの保証
- 76 74、インプラントが完成するまでの期間
- 77 75、インプラントガイド手術って?
- 78 76、インプラントオーバーデンチャーって?
- 79 77、静脈内鎮静法って?
- 80 78、インプラント入れて、将来困ることは?
- 81 79、インプラント保険
- 82 80、インプラントお掃除の仕方
- 83 81、ブリッジにしたけど、今更、インプラントにできるの?
- 84 82、インプラント後の人間ドックは?
- 85 83、インプラント手術後の飛行機は?
- 86 84、インプラント手術後の食事は?
- 87 85、インプラント手術後のお風呂は?
- 88 86、インプラント手術は、入院が必要ですか?
- 89 87、インプラント手術当日朝の過ごし方
- 90 88、インプラント手術の前日の過ごし方
- 91 89、インプラント手術にオススメな時間帯
- 92 90、インプラント手術当日に歯が入りますか?
- 93 91、インプラント用の歯ブラシは?
- 94 92、インプラント歯磨き粉の選び方
- 95 93、インプラント後のホワイトニング
- 96 94、オールオン4って?
- 97 95、オールオン6って?
- 98 96、即時インプラントとは?
- 99 97、インプラントの咬み心地は?
- 100 98、インプラント手術後の通院回数
- 101 99、インプラント後に異変を感じたら?
- 102 100、インプラントまだ迷っている
インプラントする前の心構え
 インプラントを行う前に知っていて欲しい事がいくつかあります。
インプラントを行う前に知っていて欲しい事がいくつかあります。
- インプラントは、虫歯にはなりませんが、歯周病になります。
歯を失う前までの歯ブラシ回数や時間では、他の歯やインプラントを失う可能性が高いですので、改善をしましょう。 - インプラント被せ物(上部構造)は、10年単位でやり変えやクリーニングも必要です。
人が作った人工物には、寿命があります。生涯を通して、使えればいいですが、毎日お口の中で機能する被せ物は、車と同じように洗車も必要ですし、車検もありますし、新しい車への乗り換えも必要です。インプラントも同じように、クリーニングや定期検診やかぶせ物のやり変えが必要です。一生ものでは、ありません。 - インプラントをして終わりではなく、始まりです。
患者さんの中には、インプラントを行って治療が終わると来なくなってしまう患者さんがいます。インプラントを行いかぶせ物をセットしてからが始まりです。よく考えてみてください。なぜ、歯を失ってしまったのでしょうか?虫歯や歯周病の原因は、バイオフィルム(細菌の塊)感染です。このバイオフィルム(細菌の塊)は、歯科医院にて機械的に破壊しなければならなく、歯ブラシでは落とすことのできない汚れです。 - インプラントは、安心・安全・安定した治療方法です。
マスコミの報道により、危ないとか危険だとか?勘違いをされている患者さんも多いですが、そんなことはありません。きちんと診査・診断を行い手術を計画通りに行えば、天然の歯にかなり近い機能を回復することができます。最近では、ガイドを用いた手術も行われるようになり、より安全な治療となっています。しかし、このようにきちんと診査・診断を行う計画通りに行う歯科医師選びが重要となります。 - インプラントは、歯科医院選びではなく、歯科医師選びです。
よくどんな歯科医院でインプラントを受けたら良いですか?と質問を受けることがあります。私の個人的な意見としては、インプラント手術からかぶせ物まで同じ先生で、その後もメンテナンスで通うことのできる先生との相性も重要となります。なぜなら、インプラントをして終わりではなく、始まりだからです。その歯科医院ではなく、その先生(歯科医師)とずっとお付き合いできるかがポイントですね。日本の保険制度は、1年目のドクターでも20年目のドクターでも同じ治療費用ですが、インプラントは保険治療ではなく自費診療ですので、歯科医師の腕も関係してきます。つまり、歯科医師選びが重要です。
上記の5つは、インプラントを行う前に、皆さんに知っておいて欲しい内容になります。
繰り返しますが、間違った知識ではなく、正しい知識を身につけてインプラントを行いましょう。
目次
- インプラントとは?
- インプラントの歴史
- インプラントできる人・できない人
- インプラントメーカーは、どこが良いの?
- インプラントの寿命は?
- インプラントは、安全ですか?
- インプラント!見た目は、大丈夫?
- インプラントとタバコ
- インプラントと歯周病
- インプラント!骨造成って何?
- 何歳までインプラントできるの?
- インプラント費用 前歯
- インプラント費用 奥歯
- インプラント以外の治療費
- インプラント費用は、なぜ、歯科医院により違うのか?
- インプラントと金属アレルギー
- インプラントの構造
- インプラント後のMRI/CT検査
- インプラント名医
- インプラント1回法とは?
- インプラント2回法とは?
- インプラント治療の流れ
- インプラント無料相談って何?
- インプラント術前検査とは?
- インプラント手術日の決め方?
- 前処置・手術前クリーニングとは?
- インプラント手術当日の流れ
- インプラント術後の消毒
- インプラントの抜糸って?
- インプラントの2次手術って?
- インプラントの型取り・咬み合わせって?
- インプラント仮歯とは?
- インプラント完成時に行う事
- インプラント手術時間は?
- インプラントの治療期間は?
- インプラント問題点
- インプラント治療の欠点とは?
- インプラント手術、痛い?
- インプラント手術後は、痛いの?
- インプラントに歯石や着色はつくの?
- 入れ歯とインプラントの比較
- 妊娠・授乳中のインプラントは?
- インプラントとブリッジの比較
- インプラント被せ物の寿命は?
- インプラントのネジの大きさは、どれくらい?
- インプラントガイド手術って?
- インプラントCT検査の被曝量は?
- インプラント手術に臨む服装・メイク
- インプラントをするために必要な検査
- インプラント手術後の飲酒は?
- インプラント抜糸は?
- インプラント術後の運動は?
- インプラント手術後のしびれ
- インプラント手術後は、腫れるの?
- インプラント手術後の内出血
- インプラント術後の出血
- インプラント術後のトラブル
- インプラント手術後の食事時間
- 安いインプラント
- インプラントのメンテナンス
- インプラントCT検査
- インプラントはどれくらいで骨と結合するの?
- 人工骨って安全ですか?
- 人工骨は、何が良いか?
- 自家骨と他家骨(人工骨)は、どちらがいいの?
- インプラント口コミ
- インプラントのネジ止め?セメント?
- インプラント成功率
- インプラントの失敗
- インプラント医療費控除
- インプラント費用(値段)相場
- インプラント訴訟
- インプラントの保証
- インプラントが完成するまでの期間
- インプラントガイド手術って?
- インプラントオーバーデンチャーって?
- 静脈内鎮静法って?
- インプラント入れて、将来困ることは?
- インプラント保険
- インプラントお掃除の仕方
- ブリッジにしたけど、今更、インプラントにできるの?
- インプラント後の人間ドックは?
- インプラント手術後の飛行機は?
- インプラント手術後の食事は?
- インプラント手術後のお風呂は?
- インプラント手術は、入院が必要ですか?
- インプラント手術当日朝の過ごし方
- インプラント手術の前日の過ごし方
- インプラント手術にオススメな時間帯
- インプラント手術当日に歯が入りますか?
- インプラント用の歯ブラシは?
- インプラント歯磨き粉の選び方
- インプラント後のホワイトニング
- オールオン4って?
- オールオン6って?
- 即時インプラントとは?
- インプラントの咬み心地は?
- インプラント手術後の通院回数
- インプラント後に異変を感じたら?
- インプラントまだ迷っている
1、インプラントとは?
 インプラントは、古代ローマの頃より、行われてきた人工歯根は、抜歯して穴にサファイヤなどを入れ用いて来たとも言われています。
インプラントは、古代ローマの頃より、行われてきた人工歯根は、抜歯して穴にサファイヤなどを入れ用いて来たとも言われています。
しかし、その当時は、インプラントが骨と結合するという概念は、ありませんでした。
1950年代に、スウェーデンのペル・イングヴァール・ブローネマルク博士の研究チームは、血液の流れに関するインプラントとは、関係のない研究を行っていました。
動物の体内にチタンのプレートを埋め込んで、電流に関して調べ、その後にチタンのプレートを撤去しようとしたところ、このプレートが骨とくっついて剥がれなかったことから、現代のインプラントへのヒントが生まれます。
この現象をもとにブローネマルク博士は大規模な研究を開始します。
チタンが骨と結合することを明らかにして、これをオッセオインテグレーション(骨結合)と命名しました。
ここから歯科に応用するべく研究も始まり1965年に歯科分野でインプラント治療をスタートしました。
インプラントは、60年弱の歴史しかありませんが、その中でも、様々な工夫がされ、よりインプラントと結合が強いインプラントの研究がなされ、進化を遂げている分野になります。
2、インプラントの歴史

- 1952年
- チタンと骨が結合する現象(オッセオインテグレーション)の発見
- 1965年
- ベル・イングヴァール・ブローネマルク博士がチタンをお口の中に用いた最初の手術を行う。
- 1981年
- ノーベルファルマ(ノーベルバイオケア社の前身)をスウェcーデンで設立)
- 1982年
- カナダトロントで、チタンと骨が結合することが、ブローネマルク教授より正式に発表されました。
- 1999年
- 第1世代のインプラント(ブローネマルクシステムMkⅢ、MkⅣ)発売
- 2003年
- 第2世代のインプラント(リプレイスセレクト)発売され、タイユナイト性状で、より早く骨と結合するインプラントが発売されました。
- 2008年
- 第3世代のインプラント(ノーベルスピーディ、グルービーインプラント)発売
- 2010年
- 第4世代のインプラント(ノーベルアクティブインプラント)発売
1982年のカナダのトロント会議より、インプラントの発売が盛んとなり、改良・改良が加えられ現在の第四世代のインプラントまで進化が繰り返されました。
2010年以降は、大きな改良はなくマイナーチェンジくらいの改良であり、インプラントの開発もある程度成熟したと考えられています。
3、インプラントできる人・できない人
 インプラントは、皆さんができるわけではありません。
インプラントは、皆さんができるわけではありません。
えっ?と思われた方もいらっしゃるかもしれませんが、まずは、インプラントができる人・できない人に関して理解しましょう。
インプラントできない人
- チタンアレルギーの方(インプラントは、チタンでできていますので、チタンアレルギーの方はできません。しかし、チタンアレルギーは、極めてまれです。金属アレルギーは、ニッケルやクロムがほとんどです。)
- ビスフォスフォネート(BP製剤)骨粗鬆症予防薬を継続的に服用されている方・注射されている方(抜歯やインプラントの外科的処置により、顎骨壊死を起こすことが報告されています。
http://www.mhlw.go.jp/topics/2006/11/dl/tp1122-1l01.pdf - 20歳以下で、まだ顎の成長が続いている方(インプラントは、天然の歯と違い歯根膜がありません。そのため、顎の成長とともに歯が動いてくれません。だから、顎の成長が止まる20歳以降に行う必要があります。)
- 癌治療の一環とする放射線療法を受けられている方(顎や頭部などの治療を受けている方は、インプラント禁忌になります。)
- 妊娠されている方(出産を控えている方は、まずは、出産に集中してもらい、その後にインプラントをお考えになると良いと思います。)
上記の5つに関しては、絶対的にインプラント治療が受けられない人になります。それ以外の糖尿病や高血圧や脳梗塞・心筋梗塞などの全身疾患をお持ちの患者様は、受けられる場合もありますし、受けられない場合もありますので、担当医の先生と相談してみてください。
4、インプラントメーカーは、どこが良いの?
 インプラントのメーカーは、全世界に200種類以上あると言われています。
インプラントのメーカーは、全世界に200種類以上あると言われています。
最近では、患者さんにどこのメーカーを取り扱っているんですか?と聞かれることが多くなりました。
患者さんによっては、自分のお口の中に入っているインプラントメーカーを知らないという方もいらっしゃいます。
メーカー名を知らないということは、転勤や出張で何かあった時にも、歯科医院での対処が難しくなります。
メーカーとは、簡単に例えるとベンツやBMWやホンダやトヨタといった車と同じです。
それぞれ使用しているエンジンや車種が違うようにインプラントも同じようなことが言えます。
トヨタにベンツの車を持って行って修理をしてくれと頼んでも、できないのと同じことが、インプラントでもあります。
下記にメーカーと特徴を載せてみましたので、是非、参考にしてください。
メーカー名 |
ノーベルバイオケア |
ストローマン |
バイオメット3i |
京セラPOIインプラント |
| 生産数 | No.1 | No.2 | No.3 | 日本No.1 |
| 原産国 | スウェーデン | スイス | アメリカ | 日本 |
| 表面性状 | タイユナイト、TPS | SLA | オッセオタイト | ブラスト処理、陽極酸化処理、HA |
| 特徴 | 言わずと知れた世界No1インプラント、世界で初めてブローネマルク博士がインプラントを作成したメーカーです。 | ノーベルとストローマンは、昔からライバル関係にあるメーカーであり、ノーベルの悪い部分を補う形で新しいインプラントを開発します。 | 世界シェア3位のインプラントメーカーであり、アメリカを中心として、開発をどんどん進めているメーカーです。 | 京セラは、インプラントも作っており、日本におけるインプラント販売本数は、日本一です。 |
5、インプラントの寿命は?
 インプラントを受ける前に気になるのは、インプラントを行った後にどれぐらい持つのか?ということだと思います。
インプラントを受ける前に気になるのは、インプラントを行った後にどれぐらい持つのか?ということだと思います。
結局、高い医療費を払った後に、すぐに壊れたり・再治療となるとインプラント費用ばかりではなく、時間もかかりますので、皆様も気になる点だと思います。
インプラントをブローネマルク博士が口腔内行ってから40数年間は、口腔内で機能していることが証明されていますので、それから考えますと40歳でインプラントを行ってから80歳までは、インプラントがお口の中で機能しますので、十分機能すると考えられます。
インプラントは、人工物ですので虫歯にはなりません。
しかし、歯周病にはなります。歯周病にならないためには、どうすればよいでしょうか?
そうです!クリーニングです。
天然の歯と同じようにインプラントの寿命をのばすには、3ヶ月に1度の定期検診でのクリーニングが重要になります。天然の歯にバイオフィルムという細菌の塊が付着するように、インプラントにもバイオフィルムが付着します。現在のところ、このバイオフィルムを除去する方法は、歯科医院にて機械的に清掃するしかなく、歯ブラシでは落とすことができない汚れになります。インプラントを行ったからといって一生ものではありません。インプラントの寿命を左右するのは、患者さん次第という部分もありますのでご理解ください。
6、インプラントは、安全ですか?
インプラント体の安全性(金属アレルギー)
 インプラントの安全性に関しては、全く問題ないと言われています。
インプラントの安全性に関しては、全く問題ないと言われています。
インプラント体は、チタンでできており、非常に生体親和性の高い金属として有名です。
また、軽いというメリットもあり、歯科だけではなく医科の分野でも多く用いられています。
また、チタンの中でもグレード1・2と言われるチタンを使用しています。
インプラントの強度は、チタン以外の金属を用いることで、組成を強化し、かむ力に耐えうる材料となっています。
いわゆるチタン合金で、純チタンでは、強度が足りないので、他の金属と混ぜて強度を増しています。
チタンアレルギーの方は、インプラントを行うことができません。
インプラントは、チタンが主体になりますので、金属アレルギーでチタンにアレルギー反応が出る患者さんは、行うことができません。
チタンアレルギーは、金属アレルギーの中で、最も少ないと言われています。チタンにも種類があります。
純チタン、チタン合金、酸化チタンに分けられ、グレード1純度99.585%、グレード2純度99.485%、グレード3純度99.415%、グレード4純度99.015%に分けられて、歯科用インプラントは、そのうちのグレード1と2を用いていますので、安全性は高いと言えます。
アレルギーが心配な方は、アレルギーテストを受けてから、インプラントを行うことをお勧めします。
インプラント手術の安全性
 インプラント手術においての安全性は、以前に比べるとかなり高くなりました。
インプラント手術においての安全性は、以前に比べるとかなり高くなりました。
以前は、ドクターの技術レベルによるところが多くあり、ドクターの技術で手術の成否が決まる部分もありました。
しかし、現在は、CT撮影を行い、コンピューターにてインプラントを埋入する方向や深度を決定することができ、シュミレーション通りに手術を行うことができるようになりました。
ガイドサージェリー(手術)また、レントゲン(CT)の精度が上がりましたので、血管の位置も特定することが可能ですので、以前の死亡事故のようなことは、起こりにくいです。
インプラン手術を受けるには、手術を安全に進めるためにもガイド手術を利用しましょう。
インプラント手術において、最も危険を伴うのは、骨粗鬆症治療薬ビスフォフォネート系薬剤を服用されている場合に、外科的な侵襲を加えると顎骨壊死を起こすことがあり、その点に関しては、非常に気をつけなければなりませんので、服用されている患者さんは、必ず担当医に伝えるようにしてください。
7、インプラント!見た目は、大丈夫?
 インプラントの見た目は、骨のなし・あるで左右されます。
インプラントの見た目は、骨のなし・あるで左右されます。
骨がある場合は、見た目に関しては、何ら問題ありません。
しかし、骨のない場合は、見た目に問題が生じる場合があります。
骨がない場合は、その分、歯が長くなります。
前歯も奥歯もですが、歯を抜歯してから、数年経つと、頬側の骨が吸収してしまいます。
そのため、骨の位置にインプラントを埋入すると歯が長くなってしまいます。
前歯のインプラントは、実は、非常に見た目を良く仕上げるのが、難しい場合があります。
これは、前歯は、骨が少なく、骨が吸収しやすいという特徴から、見た目良く、仕上げるのが難しく、ドクターもある程度の腕が必要となります。
しかし、以前に比べるとガイド手術が発達したことより、インプラントの埋入深度や方向をコンピューター上で計画し、その通りに行えるようになりましたので、腕に左右される割合は、減りました。
しかし、以前として、前歯のインプラントは、難しい現状があります。
では、ブリッジや入れ歯と比較して、見た目は、どうなのかというと、入れ歯はバネが見えますので、見た目は、インプラントが断然よいでしょう。
ブリッジは、骨がなければインプラントと同様に骨造成や歯肉移植が必要になります。
その点から考えると見た目は、インプラントと同じになります。
では、ブリッジかインプラントの選択は、他のメリット・デメリットで判断することになります。
8、インプラントとタバコ
 インプラントにとって、天然の歯にとってタバコは、「百害あって一利なし」です。
インプラントにとって、天然の歯にとってタバコは、「百害あって一利なし」です。
- 傷の治りが悪い。骨との結合を阻害する。
理由は、タバコを吸いますと毛細血管への血液供給が止まりますので、治癒が悪くなります。インプラント手術を行った後は、特に傷を治すための血液供給が必要になりますが、タバコを吸うことで、その血液供給が少なくなりますので、治りが悪く、インプラントと骨の結合を遅延させてしまったり、結合を妨げたりしてしまいます。 - 歯周病やインプラント周囲炎になりやすい。
インプラント手術後だけではなく、インプラントの被せ物をセットした後も、タバコは、歯茎にとって良くありません。歯茎は、ターンオーバーというお肌と一緒で、絶えず最上部の上皮が死んで、下から新しい上皮が生まれるというサイクルを繰り返していますが、タバコを吸うとこのサイクルが壊れてしまい、新しい上皮ができるのを阻害してしまいます。その状態が続くと歯周病のように、骨が溶けて歯茎が下がり、最終的にはインプラントが脱落する原因となります。 - 健康への害がある。
インプラント手術を行うにあたり、禁煙を考えるきっかけになればと思いますが、喫煙をすることは、インプラントだけではなく、そもそも体への害があます。タバコを吸うことにより、確実に体への弊害がありますので、ぜひ、禁煙をしてみると良いと思います。
9、インプラントと歯周病
 インプラントは、虫歯にはなりませんが、歯周病にはなります。
インプラントは、虫歯にはなりませんが、歯周病にはなります。
インプラントのかぶせ物(金属・プラスティック・セラミック)は、人工物ですので、虫歯にはなりません。
しかし、インプラントの周りは、骨になります。この骨は、歯周病により吸収します。
つまり、人工物ではない部分に関しては、何かしらの病気になる可能性があるということです。
インプラントを行う前に、何で歯を失ったかを考えてみましょう。
もし、歯周病で歯を失っているならば、インプラントも歯周病で失う可能性が高いです。
歯周病菌は、歯の歯石や インプラントに付着する歯石に住み着き、骨の吸収を促進します。
歯を失いインプラントをした前後で、同じような歯ブラシ回数や時間の場合は、また、同じように歯周病などでインプラントや天然歯を失う可能性が高いですので、これを気に意識改革をしてみると良いです。
歯周病は、歯周病菌が歯石や歯の汚れに付着し、歯の周りの骨を溶かします。
一度形成されたバイフィルム(細菌の塊)は、歯ブラシやデンタルリンスでは、壊すことができません。
バイオフィルム(細菌の塊)は、歯科医院にて、PMTC(機械的除去)が必要になります。
10、インプラント!骨造成って何?
歯を抜歯すると周りの骨は、吸収します。
これを難しい言葉で「廃用性萎縮」と言います。
体は、歯がないとそこに骨は、いらないんだと判断します。
そのため、歯を失ってから半年以上経つとどんどん骨が吸収します。
その部分にインプラントを行おうとした場合は、骨を人工的に作る必要があります。
骨造成にも様々な種類があります。
- 骨造成(GBR)
- ソケットリフト
- サイナスリフト
これ以外でも骨造成を行う事があります。
例えば、歯の根に膿を持っており、抜歯後に膿によって骨がなくなるケースなども、骨造成を行います。
他にも歯周病で歯を失った場合は、初めから骨の高さが足りない時がありますので、骨造成が必要になるケースがあります。
インプラントをおこなうときですが、結構なケースで骨造成が必要になる確率が高いです。
11、何歳までインプラントできるの?
 20歳以上で、顎の成長が終わっている方であれば、何歳でも行うことができます。
20歳以上で、顎の成長が終わっている方であれば、何歳でも行うことができます。
インプラントを1本埋入する時間は、ある程度、経験のあるドクターであれば、15分で終わることができます。
そのため、80歳以上の患者さんでも、美味しく食事をしたいという要望に、答えることができます。
年齢が高いという理由で、インプラントを諦める必要はありません。
では、年齢が高くインプラントができない場合とは、どんな時でしょうか?
それは、全身疾患がある場合にできない時があります。
糖尿病や脳梗塞や心筋梗塞などの疾患を患っている場合には、飲んでいる薬や体力的な問題で、インプラントが行えない場合があります。
しかし、内科のドクターとの協力をもとにインプラントを行ったケースも多数ありますので、諦めずに相談してみてください。
インプラントは、高齢でも諦めずに行う価値があります。高齢になればなるほど、楽しみが食に変化していきます。若い頃にあった物欲よりも食欲が勝ると言われいます。
やはり、いつまでも美味し物を食べ続ける人生は、幸せそのものですよね。
以前なら平均寿命が70歳であり、歯を失う方も今に比べると少なかったと思いますが、現在の平均寿命は、80歳を超えて歯の寿命と体の寿命が比例していない状態になっています。
今後の歯科界の課題としては、いかに歯を失う患者さんを少なくするということと、失った場合にいかに長くインプラントを用いて、美味しく食事をすることができる人生を歩んでもらうかどと思います。
12、インプラント費用 前歯
 インプラントの費用で、前歯の場合は、奥歯に比べると費用がかかる場合があります。
インプラントの費用で、前歯の場合は、奥歯に比べると費用がかかる場合があります。
これは、前歯の場合、見た目、そして骨や歯肉の状態を適切な状態に仕上げるために必要な治療が増えるからになります。
見た目は、前歯部ですので、金属を使用しない材料を使用したいです。
そのため、奥歯に比べると費用が高くなる傾向があります。
また、前歯は、骨が薄いですので、骨の造成や歯肉の移植が、必要なケースが多く、奥歯に比べると費用が高くなる傾向が強いです。
平均的な前歯の費用は、1本50万円くらいが平均的な金額となります。
13、インプラント費用 奥歯
 以前のテレビの報道などで、インプラントは高いとか歯医者の金儲けの道具だと言われ、インプラントがあたかも良くない治療とまで思わせる報道がありましたが、インプラントは、そんなことはありません。
以前のテレビの報道などで、インプラントは高いとか歯医者の金儲けの道具だと言われ、インプラントがあたかも良くない治療とまで思わせる報道がありましたが、インプラントは、そんなことはありません。
費用に関しても、40万円が平均で高いと考える患者さんもいらっしゃいますが、歯を1本失って40万円でほとんど変わらない機能の人工物が手に入るのなら、安いのではないでしょうか?我々からすると歯を失うということは、指を1本失う事とあまり変わりはないと考えます。
人によりお金の価値観は違いますが、インプラント費用は40万円くらいが妥当と考えられます。
14、インプラント以外の治療費
 インプラントを行う場合に、他に費用がかかるのかも気になる点ですよね。
インプラントを行う場合に、他に費用がかかるのかも気になる点ですよね。
高額な治療費+他の治療となると負担が大きくなることもわかります。
また、歯科医院により、インプラント治療の中に一括で、すべての費用を表示している場合とその都度別途費用がかかる歯科医院とがありますので、HPへの記載の仕方に注意しましょう。
- インプラント仮歯(約5,000〜10,000円)
- 薬代(約1,000円、痛み止めの追加などで費用がかかります。通常は、手術台に含まれています。)
- 2次手術(10,000円、費用の中に含まれている場合もありますが、初めから費用が安い歯科医院では含まれていない場合も多いです。)
- 骨造成(骨造成の方法により費用が変わってきます。詳しくは、骨造成の部分を参考にしてください。)
- 入れ歯費用(インプラントと骨が結合するまで、入れ歯を装着する場合があります。入れ歯は、本数により異なりますが、1万円から10万円の間になります。)
医院によっては、インプラントの手術までの費用をホームページに掲載している場合もありますので、トータルでいくらかかるかを確認する必要があります。
15、インプラント費用は、なぜ、歯科医院により違うのか?
インプラント治療は、自費診療です。
保険診療の場合、1年目のドクターが行っても30年目のドクターが治療しても費用は変わりません。
しかし自費診療の場合は、ドクターの経験や技術、使用するインプラントや、インプラントの被せ物(上部構造)の種類により値段が変化します。
そのため、関東近郊ですと平均1本40万円(上部構造ハイブリッド含む)となります。
これよりも安い場合は、安いメーカーのインプラント体か安いかぶせ物か利益を削るかの選択をしているかもしれません。
インプラントの違い
世界にインプラントメーカーは、約200社あり、インプラントの値段も様々です。
インプラントの会社として今後も、研究開発を続けて潰れないメーカーは、上位の10社程度になりますので、そう考えると、おのずとインプラントの値段も安くはなく、仕入れに関してもある程度のコストがかかります。
インプラントの被せ物の違い
インプラントの被せ物(上部構造)には、メタルクラウン・ハイブリッドセラミッククラウン・メタルボンソセラミッククラウン・ジルコニアボンドセラミッククラウンと後に行くほど技工料も高くなりますので、前者の被せ物(上部構造)で安くホームページ上に掲載している場合もあります。
かぶせ物(上部構造)の特徴に関しては、わかりやすいインプラントの費用説明をご覧ください。
16、インプラントと金属アレルギー
 基本的にインプラントは、チタンという金属を用いています。
基本的にインプラントは、チタンという金属を用いています。
昔は、純チタンを用いていましたが、強度的に弱いということで、現在は、チタン合金を用いています。
チタンの場合は、生体親和性が高いので、金属アレルギーになる患者さんは、極めて稀だと言われています。
チタンのグレードも医療ですので、純度の高いレベルのチタンになります。
しかし、ごく稀にチタンアレルギーが発症される方がいらっしゃいますので、担当医にその旨を伝えるようにしてください。
ドイツなどでは、ジルコニアインプラントも発売されており、アレルギーのある方には、日本においても、医師の判断のもとに輸入を行い、使用することができます。
金属アレルギーは、金属イオンの流失に伴い起こります。体の中に金属イオンが流れ込み、たんぱく質と結合し免疫応答が起こり、アレルギー反応を起こします。
インプラント体ではなく、アバットメントやかぶせ物(上部構造)の金属に反応されて、アレルギー反応を起こす方もいらっしゃいます。
その場合は、アバットメントもかぶせ物を一旦外すことができますし、金属を用いない材料に交換する方法もあります。
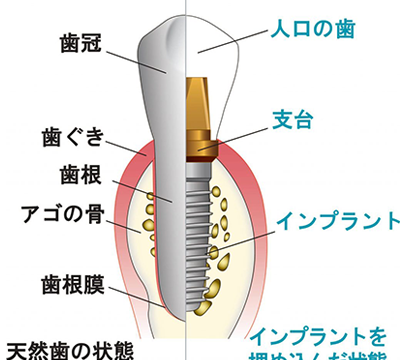
17、インプラントの構造
 インプラントの構造は、1ピースタイプと2ピースの2種類から選択します。通常、ほとんどのインプラントの構造は、2ピースになっており、1ピースタイプのインプラントは、用いられることが少なくなっています。
インプラントの構造は、1ピースタイプと2ピースの2種類から選択します。通常、ほとんどのインプラントの構造は、2ピースになっており、1ピースタイプのインプラントは、用いられることが少なくなっています。
- インプラント体
図のように骨の部分に入っているチタン製のネジをインプラント体と呼びます。 - アバットメント
インプラント体とかぶせ物をつなげる役割があります。天然の歯でいう土台の役割と同じになります。 - かぶせ物(上部構造)
かぶせ物は、金属やセラミックやプラスティックや様々な種類のかぶせ物があります。
インプラントは、メーカーにより、インプラント体の表面性状や形が異なり、それぞれ特色を生かしたメーカーのネジの形があります。
18、インプラント後のMRI/CT検査
 一部でインプラントを行うとMRIやCT検査を受けることができないという情報がありましたが、実際は、MRIもCT検査も受けることができます。
一部でインプラントを行うとMRIやCT検査を受けることができないという情報がありましたが、実際は、MRIもCT検査も受けることができます。
インプラントオーバーデンチャーと呼ばれるインプラントと入れ歯の組み合わせで、磁石を用いた場合、入れ歯を外してMRIやCT検査を受ける必要があります。
口の中のインプラントを外す必要はありませんので、安心してください。
インプラントは、チタンという金属ですが、もし、MRIやCT検査を行う際に金属がだめならば、お口の中に入っている銀歯を全て取り外す必要があります。
現在、MRIやCT検査を行う際に、銀歯をとる必要はありませんので、インプラントも同様と考えてください。
19、インプラント名医
 ペル・イングヴァール・ブローネマルク博士
ペル・イングヴァール・ブローネマルク博士
やはりこの方が1番の名医ではないでしょうか?
世界中の誰もが認めることだと思いますが、インプラントの第一人者です。
インプラントを開発し研究し、この世の中にインプラントを広げた方です。
20、インプラント1回法とは?
 最近では、患者さんから安全な2回法でお願いしますと言われたことがありました。
最近では、患者さんから安全な2回法でお願いしますと言われたことがありました。
最近では、1回法と2回法にこだわる患者さんが増えてきたんだと思いました。
さて、1回法ですが、この方法は、インプラントの上部を歯肉の上に出すという方法です。
1回法は2次手術が必要ないという利点がありますが、インプラントの上部を出すために感染しやすいというデメリットもあります。
1回法を行える場合は、症例が簡単なケースが多いです。
21、インプラント2回法とは?
 2回法は、1回法の逆になります。
2回法は、1回法の逆になります。
インプラントの上部を歯肉の中に、隠すように縫いますので、感染しにくいという利点がありますが、逆に2次手術が必要になります。
2回法は、骨造成や歯肉の移植の際にも、よく行われる方法で、難しいケースや感染したくないケースに行う場合が多いです。
22、インプラント治療の流れ
- 無料相談
- 術前検査
- 治療計画説明・契約・手術日決定
- 前処置・手術前クリーニング
- 手術
- 消毒
- 抜糸
- 2次手術
- 印象採得(型採り)
- 咬合採得(咬み合わせ)
- フレーム試適
- 完成
23、インプラント無料相談って何?
 インプラント無料相談を行っていますとHPに書かれていても、どんなことを相談するのか?どんなことを準備していけば良いのか?どんなことを聞かれるのか?心配になると思います。
インプラント無料相談を行っていますとHPに書かれていても、どんなことを相談するのか?どんなことを準備していけば良いのか?どんなことを聞かれるのか?心配になると思います。
下記に今までインプラント無料相談で質問された内容を掲載しますので、参考にしてください。
- 他の医院で骨がなくインプラントできないと言われたのですが、インプラントできませんか?
- 残すことができない歯が多くあるのですが、総額いくらかかりますか?
- 他で無料相談を受けたんですが、先生との相性が合いませんでした。
- 先生は、入れ歯とインプラントどちらが良いとお考えですか?
- インプラントをした後に介護になった場合は、どうしたら良いですか?
- インプラントができるか?どうか?を判断してください。
- 糖尿病ですが、インプラントを行うことができますか?
- インプラントを行うことで、何か不具合はありますか?
- インプラントが失敗した場合は、どうするのですか?
24、インプラント術前検査とは?
 何事もそうですが、初めの検査をしてからの診査診断が重要になります。
何事もそうですが、初めの検査をしてからの診査診断が重要になります。
正確な検査なくして、良い治療は、ありませんので、検査をしっかり行うことが重要になります。
- 口腔内・顔貌写真検査
- 歯周精密検査
- レントゲン検査(CT、パノラマ、デンタル)
- 咬合検査(型取り、かみ合わせ)
- コンピューターにて、埋入深度や方向や位置の診査
- 必要であれば血液検査
以上インプラントを行うには、様々な検査があります。
以前にインプラント手術で、事故がありましたが、これらの検査がきちんと行われていなかったのも、原因の1つではないかと言われています。
「いろいろと面倒くさいなーすぐにインプラントを行って欲しい」と言われる患者さんもいらっしゃいますが、インプラントを成功させるためにも、検査が重要であることをご理解ください。
25、インプラント手術日の決め方は?
 インプラントの手術日を決めるには、注意点があります。下記を参考にして、手術日を決めましょう。
インプラントの手術日を決めるには、注意点があります。下記を参考にして、手術日を決めましょう。
- 大事なイベント(会議、旅行、挙式)は、避けましょう!
- 運動は、術後1週間は避けましょう!
- アルコールは、術後1週間は避けましょう!
- 術後は、次の日消毒、10日後抜糸というスケジュールも予定に入れましょう。
骨造成を行う場合は、腫れる可能性が高いですので、1週間から10日と少し長めに予定を組みましょう。
インプランとを行うドクターは、腫れないように細心の注意を払って行いますが、それ以上にインプラント手術を成功させることを優先的に行いますので、腫れる場合もあるとお考えください。
26、前処置・手術前クリーニングとは?
 インプラント手術を成功させるためには、お口の中の細菌数を、減らしておく必要があります。
インプラント手術を成功させるためには、お口の中の細菌数を、減らしておく必要があります。
そのために、まず行うのが術前の歯のクリーニングになります。
術前のクリーニングでは、歯の歯石除去や歯のバイオフィルム除去を行います。
これを行うことにより、感染予防や腫れの予防につながります。
細菌が多く、歯茎や他の部位で炎症が起こっている場合は、細菌数が多くなりますので要注意です。
前処置は、虫歯や歯周病の治療になります。
これも目的は、お口の中の細菌数の減少になります。
虫歯菌や歯周病菌が多ければ前述したように感染や腫れが起こりやすくなります。
そのため、できるだけ術前に虫歯や歯周病を治療しておく必要があります。
虫歯が多くある場合は、回数がかかりますので、前もって計画を立てて行う必要があります。
27、インプラント手術当日の流れ
- ブラッシング
- 術着へ着替え
- お口周りの消毒
- 麻酔
- 手術開始
- 手術終了
- レントゲン確認
- お薬説明
- 術後注意事項説明
- 帰宅
28、インプラント術後の消毒
 術後1日目と、次の日に消毒を行います。
術後1日目と、次の日に消毒を行います。
消毒では、出血の状態や傷が開いていないか、腫れの有無を確認します。
患者さんによっては、傷口をドクターに確認してもらうだけで、安心される方もいます。
インプラント手術を行って次の日になりますので、腫れいる場合などもあります。
マスクなどを前もって準備されると良いと思います。
29、インプラントの抜糸って?
 インプラント手術を行った後、7〜10日後に縫合した糸を取り除きます。
インプラント手術を行った後、7〜10日後に縫合した糸を取り除きます。
最近では、吸収性の糸も用いられるようになってきましたが、汚れがつきやすいという点から、考えますとソフトナイロンの糸が主流になります。
「インプラントの抜糸は、痛いのですか?」と聞かれることがありますが、痛みはほとんどありませので、安心してください。
傷口が治っているのを確認して、糸を取っていきます。
この際に、傷口が治っていない場合は、無理に糸を取らずに次回に回す場合もあります。
現在の糸は、汚れがつきにくいですので、糸が残っているために感染することは少ないです。
30、インプラントの2次手術って?
インプラントには、1回法と2回法の2種類があります。
2回法を選択した場合は、二次手術を行います。
「えっ?また、手術?」と思われる患者さんもいらっしゃいますが、手術というほどの大げさなものではなく、インプラント体の上の歯肉を取り除くだけですので、すぐに終わりますし、痛みなどもありません。
痛みや腫れもありませんので、薬が出ないことの方が多いです。
二次手術とともに、歯肉の移植を行う場合もあります。
その場合は、痛みを伴う場合もありますので、痛み止めや抗生物質を処方します。
31、インプラントの型取り・咬み合わせって?
 インプラントと骨が結合し、二次手術を行っなった後は、型採りになります。
インプラントと骨が結合し、二次手術を行っなった後は、型採りになります。
インプラントのかぶせ物(上部構造)を作成するために、型を採り、土台の選択を行い、かぶせ物(上部構造)の作成に入ります。
インプラントの型採りは、精度が重要となりますので、シリコン印象材という特殊な型を採る材料を用います。
かみ合わせは、インプラントを埋入した本数により、用いられる材料が違いますが、こちらも精度よくかみ合わせを採る必要があります。
かぶせ物を作成する際は、上下の型採りと、かみ合わせと、歯の色味(シェード)の写真が必ず必要になります。
32、インプラント仮歯とは?
奥歯の単独のインプラントでは、見た目などそこまでシビアに完成させる必要がないので、インプラントの仮歯を作らない場合もあります。
では、どのような場合にインプラントの仮歯を作成するのかを下記に挙げたいと思います。
- 見た目をきれいに仕上げたい時
- かみ合わせをきれいに仕上げたい時
- 歯肉の状態をきれいに仕上げたい時
こんな時は、インプラントの仮歯を用いて仕上げていく形になります。
患者さんは、時間がかかるので、早く仕上げて欲しいとおっしゃいますが、最終的に長く使っていくインプラントですので、ここで焦らずにじっくり仮歯で煮詰めてから、完成させる必要があることをご理解していただければと思います。
33、インプラント完成時に行う事
 インプラントのかぶせ物(上部構造)が完成した際は、以下のことをチェックしていきます。
インプラントのかぶせ物(上部構造)が完成した際は、以下のことをチェックしていきます。
- かみ合わせに問題ないかを確認
- 周りの歯と色の問題がないかを確認
- 歯肉との調和に問題ないかを確認
- かみ合わせの面に問題ないかを確認
- 隣の歯とのきつさに問題ないかを確認
完成したかぶせ物(上部構造)は、様々なチェックをもとにセットとなります。
インプラントは、ネジ止めがセメントになりますが、現在の種類は、基本的にネジ止めです。
見た目が良くないと言われる先生もいらっしゃいますが、セメントタイプの場合は、セメントが原因でインプラント周囲炎になることがありますので、できるだけネジ止めタイプのかぶせ物(上部構造)にした方が良いと言われています。
34、インプラント手術時間は?
 インプラントの手術の時間は、どれくらいかかるのか?気になりますよね。
インプラントの手術の時間は、どれくらいかかるのか?気になりますよね。
埋入する本数や症例により、手術時間は変わってきます。
下記におおよその目安を載せてみましたので、参考にしてみてください。
- インプラント1本 約15分
- インプラント2本 約30分
- 骨造成1本(GBR)約45分
- 骨造成1本(ソケットリフト)約30分
- 骨造成(サイナスリフト)約60分
- オールオン4 約60分
こちらは、あくまでも手術時間です。
静脈内鎮静法を行い休んでいる時間や手術開始までの準備時間などは、含まれていません。
また、ドクターの手術方法により、手術時間も変わってきますので、詳しくは、ドクターに確認するようにしてください。
35、インプラントの治療期間は?
 インプラントの治療期間は、上あご・下あご・手術の種類で変わってきます。
インプラントの治療期間は、上あご・下あご・手術の種類で変わってきます。
下記を参照してください。
- 上あごは、通常、インプラント手術をしてから3ヶ月待ちます。下あごに比べて、骨が柔らかいという特徴がありますので、下あごよりも1ヶ月長く待ちます。全部で4ヶ月の治療期間が必要です。
- 下あごは、通常、インプラント手術をしてから2ヶ月待ちます。上あごに比べて、骨が硬いという特徴があります。全部で3ヶ月の治療期間が必要です。
- 骨造成(サイナスリフト)
垂直的な骨の高さが、上あご奥歯で4ミリ以下の際に行う骨造成になります。サイナスリフトの場合、最低6ヶ月待ちます。全部で7ヶ月の治療期間が必要です。 - 骨造成(ソケットリフト)
垂直的な骨の高さが、上あご奥歯で4ミリ以上の際に行う骨造成になります。ソケットリフトの場合、ある程度骨がありますので、待つ期間は、4ヶ月になります。全部で5ヶ月の治療期間が必要になります。 - 骨造成(GBR)
骨を垂直的に・水平的に様々な場所で、増やしたい時に用いる骨造成(GBR)になります。待つ期間は、6ヶ月になります。全部で7ヶ月の治療期間が必要です。
インプラントの治療期間は、骨造成が必要かで大きく変わってきますね。
また、かみ合わせが難しい場合やかぶせ物が複雑な構造の時は、時間がかかる場合があります。
詳しくは、担当医の先生によく聞いてみましょう。
36、インプラント問題点

- 歯根膜感覚がない
天然の歯には、歯根膜というトランポリンの役目を果たすものがありますが、インプラントは、この歯根膜の役目を果たすものがなく、直接、骨と結合しますので、以前に比べて食感がないとか味が落ちたなどとおっしゃる患者さんがいらっしゃいます。これは、インプラントと天然歯との大きな違いになりますので、インプラントは、100%ではないということも理解してきましょう。 - 費用が高い
インプラントは、もともとの材料や技工代が非常に高いです。そのためインプラント1本の平均の値段も40万円という値段になります。また、インプラントに要する時間は、非常に長く通常の治療時間に比べて非常に長い時間かかりますので、歯科医院としてもある程度価格設定をしなければなりません。 - 治療期間が長い
ブリッジの場合、削って型を採れば、2回のアポイントで1・2週間で治療が完了します。インプラントの場合は、下あごのインプラントでも手術後2ヶ月は、待たないといけません。その後に2次手術を行い型採りですので、最低でも3ヶ月は治療期間がかかります。 - 手術が必要
インプラントの場合、外科が必要になります。これは、避けては通れない道になります。インプラントを選択した時点で、手術が必要になります。この手術が嫌な場合は、入れ歯かブリッジを選択するしかありません。また、奥歯の連続した欠損は、ブリッジを選択できませんので、入れ歯を選択することになります。 - 歯周病になる
インプラントは、人工物なので虫歯にはなりませんが、歯周病にはなります。歯を失った原因を思い出してみてください。歯を日々磨くことをおろそかにしたために、虫歯か歯周病で歯を失った人がほとんどではないでしょうか?インプラントを行ったからといって同じような歯ブラシの時間と回数であれば、いずれインプラントも失ってしまう可能性が高いです。ここで歯ブラシ週間を変えないと行けません。 - 老後のケア
インプラントを行い、寝たきりになったらどうするのか?という質問を患者さんからいただきます。基本的に、ある程度有名なインプラントメーカーのインプラントを使用していれば、インプラントのかぶせ物を外して、入れ歯に置き換えることができます。一部報道などでは、インプラントを行うと老後が大変だ!などと報道されていますが、外すことができるのもインプラントのメリットになります。
37、インプラント治療の欠点とは?
 インプラントは、虫歯にはなりませんが歯周病になります。
インプラントは、虫歯にはなりませんが歯周病になります。
歯周病になるとインプラントの周りの骨が溶けて、最終的にはグラグラ揺れて抜け落ちてしまうという現象が起こります。
しかし、天然歯も同じことが言えます。歯周病にならないためには、定期的な検診で、機械的に汚れを落とす必要があります。
インプラントは、入れて終わりではなく、入れてから定期検診を繰り返し、歯周病にならないようにクリーニングを繰り返し、長く維持させることが重要となります。
38、インプラント手術、痛い?
 インプラント手術を行うときは、浸潤麻酔を行いますので、基本的に痛みを感じることはありません。
インプラント手術を行うときは、浸潤麻酔を行いますので、基本的に痛みを感じることはありません。
また、通常の麻酔量に比べて多くの量を打ちますので、痛みを感じることは少ないと思います。
しかし、手術を行っている際の振動や音は感じます。
患者さんによっては、この音や振動が嫌だという患者さんもいらっしゃいます。
そのような患者さんの場合は、静脈内鎮静法という方法があります。
詳しくは、こちらをご覧ください。
インプラント手術を行う際は、麻酔をしますが、その麻酔の針を刺す痛みが嫌だという患者さんもいらっしゃいます。
そのような場合は、表面麻酔という選択肢もありますので、担当医の先生にリクエストをしてみてください。
表面麻酔を行えば、麻酔の針が刺さる感覚もなく、麻酔を行うことができます。
インプラント手術を痛くなく行う試みを、今までの経験から行っておりますので、相談してみてください。
「友達がインプラントを行って、非常に痛かったと言っていた。」などと患者さんから、聞くことがあります。
正しい麻酔を行って、正しくインプラント手術を行えば、術中に痛いということは、ほとんどないと考えてよろしいと思います。
術後に、骨造成を行ったり歯肉の移植を行ったりした場合は、痛みを伴うことがありますが、痛み止めを服用すれば問題のないケースがほとんどになります。
39、インプラント手術後は、痛いの?
 インプラントの手術後に痛い痛くないは、インプラント手術の種類によります。
インプラントの手術後に痛い痛くないは、インプラント手術の種類によります。
通常のインプラント手術では、ほとんど痛むことはありません。
しかし、骨がない場合は、骨造成という治療が必要になりますので確実に痛んだり、腫れたりします。
インプラントの手術は、簡単に言うと歯の抜歯と同程度の侵襲になりますので、そこまで痛むことは少ないです。
あまりインプラント手術を受ける際に、ナーバスになる必要はありません。
ほとんどの場合、痛み止めを服用すれば問題はありません。
では、どんな時に痛むのかと言うと、骨を増やす場合に、術後に痛みを伴います。
どれくらいの期間痛みがあるかというと、約4日間くらいで痛みがストンと落ち着く場合がほとんどです。インプラント手術後は、人により痛みの感じ方は様々なのですが、そこまで痛みがひどくて耐えられないといったケースは、ほとんどありませんので安心していただいて良いと思います。
術後の痛みよりも、その後に咬める喜びは、何倍もの価値があると思ってください。
40、インプラントに歯石や着色はつくの?
インプラントは、虫歯にはなりませんが、歯周病になります。
そうなんです!歯周病菌の住処は、歯石になります。
この歯石は、インプラントのかぶせ物(上部構造)に付着して、歯周病菌の住処になるわけです。
そのため、歯石除去や着色除去を定期的に行う必要があります。
歯石や着色をそのままにしていれば、以前に歯を失ったように、インプラントも失うことにりますのでご注意ください。
41、入れ歯とインプラントの比較
 入れ歯にするかインプラントにするかを迷うのは、2歯以上奥歯を連続して無くした時ではないでしょうか?
入れ歯にするかインプラントにするかを迷うのは、2歯以上奥歯を連続して無くした時ではないでしょうか?
歯の中間を失った場合は、ブリッジか?インプラントか?ですが、2歯奥歯の連続で入れ歯が必要になります。
入れ歯の場合は、図のようにバネが必要になります。
そのため、見た目が悪い・しゃべりにくい・バネをかけた歯が虫歯になる・歯周病になりやすい・過重負担になる。
しかし、保険の安価な費用で済む・手術を必要としないというメリットもあります。
インプラントの場合は、天然の歯に近いので、見た目が良い・しゃべりやすい・虫歯になりにくい・歯周病になりにくい・過重負担にならないなどの利点があります。
デメリットとしては、手術が必要である・費用が高いが挙げられます。
入れ歯とインプラントですが、2本などの歯数が少ない場合は、1番おすすめになります。
それに対して、本数が多くなった場合は、入れ歯やインプラント義歯(入れ歯)やオールオン4という方法がおすすめになります。
42、妊娠・授乳中のインプラントは?
 妊娠・授乳中のお母さんは、基本的にインプラント手術を行うことができません。
妊娠・授乳中のお母さんは、基本的にインプラント手術を行うことができません。
理由としては、術後に抗生物質や痛み止めの薬を飲むことができませんので、感染する恐れがあるからです。
妊娠や授乳中のお母さんの体力が劣ろえがちですので、感染しやすい傾向もあり、そんな時に薬を飲めないということは致命的かもしれません。
また、痛みを伴う場合もありますので、痛み止めの服用も自由にできないのは、痛いところです。
子供に何かあったことを考えますと授乳終了後にインプラントを行なった方が、安全だと思われます。
43、インプラントとブリッジの比較
 インプラントにするか?ブリッジにするか?を迷われる患者さんがいらっしゃいます。
インプラントにするか?ブリッジにするか?を迷われる患者さんがいらっしゃいます。
どちらにするかを決める際に参考にしてください。
もし、お金が無限にあるという設定でお話をすると120%インプラントを選択することになります。
なぜなら、もし、インプラントが何かのトラブルで抜け落ちたとしても、その後にブリッジをすることができるからです。
ブリッジを選択して歯を削ると元に戻すことはできません。
両隣の歯が天然歯で、削ったこともない歯であった場合は、なおさら、歯を削ることをためらいます。
ブリッジを選択する利点としては、やはり保険で安価に仕上げることができる。
手術を必要としないが挙げられます。
ほとんどの患者さんが、費用の面でインプラントかブリッジかを決めていますが、費用の面だけではなく、トータルで比較されることをオススメします。
44、インプラント被せ物の寿命は?
 インプラント被せ物(上部構造)は、ハイブリッド・メタルボンド・オールセラミックの3種類が、主な材料になります。
インプラント被せ物(上部構造)は、ハイブリッド・メタルボンド・オールセラミックの3種類が、主な材料になります。
それぞれ特徴がありますが、今回は寿命にスポットライトを当てて考えましょう。
「ハイブリッド > メタルボンド > オールセラミック」
この並びが被せ物の寿命になります。
上記のメタルボンドとオールセラミックは、ほとんど寿命は変わりません。
ハイブリッドは、プラスティックの中に陶材の粒子が含まれた材料になりますので、プラスティックの部分の劣化や着色が問題となります。
インプラント被せ物(上部構造)は、10年単位で変えることをオススメします。
毎日、毎日、お口の中で機能する被せ物ですので、車と同じように10年も使用すれば、だんだんとガタも来ると思います。
インプラントをやりかえるわけではないですので、安心してください。
型をとって、被せ物の作製をするだけです。
人が作ったものには、寿命があり、生涯を通して使用できるものはありません。
45、インプラントのネジの大きさは、どれくらい?
 インプラントのネジは、様々な大きさのネジがあります。
インプラントのネジは、様々な大きさのネジがあります。
幅が3ミリ〜5ミリで、高さが6ミリ〜15ミリまでの様々な種類があります。
歯の位置や欠損の幅により、選択するインプラントの種類が異なります。
以前は、長くて太いインプラントが有利だと考えられていましたが、現在は、極端に短い(8ミリ以下)のインプラントでなければ、問題ないと言われています。
46、インプラントガイド手術って?
 ガイド手術は、撮影したCTをもとにコンピューター上で患者さんの歯や顎の状態を再現し、インプラントの埋入方向や進度を決定することができます。
ガイド手術は、撮影したCTをもとにコンピューター上で患者さんの歯や顎の状態を再現し、インプラントの埋入方向や進度を決定することができます。
これにより、インプラントを狙った位置に正確に埋入することができます。
また、ガイドを用いてインプラントを埋入後に、歯肉を開く先生と開かない先生がいます。
開かない場合、傷口が最小限で済みますので、患者さんの負担も少なくて済みます。
骨の状態を確認するために開く場合もありますが、それであっても、かなり患者さんの負担もなくインプラントを埋入することができます。
ガイドの料金は、平均5万円程度かかりますが、インプラントを正確に埋入できるので、必ず行った方が良い治療でオススメになります。
47、インプラントCT検査の被曝量は?
 インプラントを行うにあたり、CTを撮影するのは、ごく当たり前になってきました。
インプラントを行うにあたり、CTを撮影するのは、ごく当たり前になってきました。
これは、3次元で顎の撮影を行うことで、立体的にインプラントを埋入することができ、事故を防ぐことができるようになります。
インプラント用CTは、1回の撮影で、1ミリシーベルトですので、東京〜ニューヨークまでの飛行機の乗るのと同じくらいの被曝量になります。
そう考えますときちんとCT撮影をして、インプラントを埋入できるか判断をして、ガイドの作製まですることができれば、完璧になりますね。
また、術後に撮影するデンタルやパノラマは、0.03や0.01ミリシーベルトですので10分の1ですので、限りなく被曝量は、低いということになります。
48、インプラント手術に臨む服装・メイク
 インプラント手術を受ける際は、それに合った服装やメイクがありますので、下記に紹介をしておきますので、参考にしてください。
インプラント手術を受ける際は、それに合った服装やメイクがありますので、下記に紹介をしておきますので、参考にしてください。
- 目から顎までのメイクは、しないでください。結局、術前にメイクを落とすことになります。ファンデーションなどが、インプラントの傷口に入ることを防止するためになります。
- 長い付け爪やネイルは、外してください。手術の際に指に酸素飽和度を測るクリップをつける際などに邪魔になります。
- 男性の方は、あごひげなどは、消毒する関係上、剃られた方が清潔に手術を行うことができます。
- ネクタイなど体を締め付けるものは、外しておきましょう。
- アクセサリーは、術後にレントゲンを撮りますので、ネックレスやピアスやヘアピンなどは、前もって外しておきましょう。
- 上着は、薄手のものを選択しましょう。血圧計をつけてインプラントオペを行いますので、厚手のセーターなどは、血圧計を巻いて測定できませんので、シャツやトレーナーなどベストです。
- 口紅は、落としておきましょう。手術前に落とすことになりますが、唇へはリップ程度のメイクにとどめましょう。術中に口紅が傷口に入るのを防ぐためになります。
49、インプラントをするために必要な検査

- 歯周検査
歯周病が進行している場合、インプラントよりも歯周病の治療を行い、その後にインプラントをする必要があります。インプラントは、虫歯にはなりませんが、歯周病になりますので、リスクを考えて、きちんと治療しておく必要があります。 - 虫歯検査
他の歯が虫歯になっている場合は、虫歯の治療が必要になりますし、かみ合わせとの関係もあります。 - レントゲン検査(デンタル、パノラマ、CT)
デンタル:部分的に詳しく撮影するレントゲンです。
パノラマ:顎全体の2次元的なレントゲン
CT:顎全体の3次元的なレントゲン
インプラントを安全に行うには、CTが必須になります。3次元的にインプラントを埋入する方向や深さを決定します。 - 口腔内写真検査
お口の中の写真を撮影して、歯の形や色・歯肉の状態を確認します。 - 顔貌写真検査
前歯出具合い、歯と顔貌関係、口唇と歯の関係、ホウレイ線 - 咬合検査
歯を失って期間が開いている場合は、歯が動いてかみ合わせが変化している場合があります。インプラントを埋入した後に、かみ合わせを作る高さがないと、咬めませんので、咬合の検査が必要になります。 - 血圧検査
インプラント手術を行うときは、麻酔を行います。普段から血圧の高い人は、緊張もあり、それ以上に血圧が上がりますので、危険を伴う手術になってしますので、事前に血圧測定を行い、血圧の状態を確認します。 - 血液検査
歯科医院にもよりますが、全身状態を確認する上で、血液を採取させていただき、血液検査を行い、全身状態を確認させていただく場合があります。
50、インプラント手術後の飲酒は?
 患者さんより、よくある質問がこちらになります。
患者さんより、よくある質問がこちらになります。
いつになったらお酒を飲んでいいですか?腫れが引いたら、飲酒しても問題ないですよと伝えるようにしています。
腫れがあるときは、炎症性の反応があり、飲酒をして血流が良くなると痛みや炎症の原因となります。
ほとんどの患者さんに伝えることは、最低でも術後1週間は、飲酒をしないようにしてくださいと伝えています。
飲酒をすると突然の出血や腫れや痛みが出ることがありますので、我慢も必要です。
51、インプラント抜糸は?
傷がふさがるのは、術後7から10日後になります。
縫った糸を取るのは、傷口がふさがってからになりますので、およそ10日が抜糸のベストタイミングになります。
最近では、シルクの糸ではなく、ソフトナイロンと呼ぶ、汚れのつきにくい糸が主流となっていますので、少しチクチクする感じがあり、舌や指で触ってしまう患者さんもいらっしゃいますが、感染の原因になりますので、できるだけ触らないようにしましょう。
52、インプラント術後の運動は?
 飲酒と同じになりますが、運動をしますと血流が良くなりますので、腫れや痛みが治まってからがベストになります。
飲酒と同じになりますが、運動をしますと血流が良くなりますので、腫れや痛みが治まってからがベストになります。
術後1週間経ちますと腫れも痛みも治まりますので、そこから運動を行った方が良いです。
ストレッチなど身体を伸ばしたりする運動なら、無理しない程度に行ってもらって構いません。
53、インプラント手術後のしびれ
 上下顎の治療において、下あごのインプラント手術に限って、術後のしびれが起こることがあります。
上下顎の治療において、下あごのインプラント手術に限って、術後のしびれが起こることがあります。
下あごには、下歯槽神経という太い神経が顎の下の方を走っています。
インプラントの手術をする際にこの神経を傷つけないように行う必要があります。
現在は、神経とインプラントの距離が近い場合にガイド手術を行うことが多く、コンピューターにて神経とインプラントの距離を保ってドリルできますので、以前に比べると神経を傷つけて術後のしびれが起こることは少なくなりました。
また、インプラント手術だけではなく、骨を造成する際にも、下歯槽神経より分岐した神経を、粘膜の中で傷つけてしまう場合にも、しびれが起こることがあります。
非常にレアなケースとなりますが、起こる可能性があります。
通常は、手術後2〜3時間で麻酔が切れますが、麻酔の感覚がその後もずっと続く場合は、下歯槽神経を傷つけた恐れがあります。
次の日もその感覚が消えない場合は、歯科医院にすぐに連絡しましょう。
54、インプラント手術後は、腫れるの?
 インプラント手術後の腫れは、痛みと同じになります。通常のインプラント手術であれば、腫れることは少ないです。
インプラント手術後の腫れは、痛みと同じになります。通常のインプラント手術であれば、腫れることは少ないです。
人により腫れの程度は異なりますが、他から見ても腫れているか?腫れていないか?わからない程度になります。
しかし、痛みと一緒で骨を増やす骨造成を行った場合は、必ず腫れます。
これは、炎症性の反応が起こりますので、それを治そうと血液供給が起こり、腫れるという人間としては、当たり前の反応となります。腫れのピークは、術後48時間です。
その後約1週間で腫れは、徐々に治まってきます。術後4日目で腫れがストンと落ち着く場合が多いです。
腫れに関しては、皆さんに、事前に腫れると伝えてもびっくりされます。腫れたとしても、必ず、元に戻りますので、安心してください。
55、インプラント手術後の内出血
インプラント手術後に、腫れとともに内出血が起こることがあります。
こちら骨造成(サイナスリフトやGBR)を行った際に、内出血を伴うことがあります。
インプラント手術を行った後に、粘膜を縫合しますが、中で出血が起こり、青あざのような状態となり、その後に黄色い状態となります。
しかし、治癒の流れで、このような状態となることがあり、異常なことではありません。
内出血の位置は、徐々に下がり、人によっては、首の方まで下がることもあります。
内出血は、必ず治ってきますので、安心してください。
患者さんによっては、内出血にびっくりされる方もいらっしゃいますが、必ず治りますので、安心してください、
期間としては、約1週間から2週間で、元の状態に戻ります。
56、インプラント術後の出血
インプラント手術を行う際、必ずと言っていいほど出血があります。
これは、歯肉に切開を入れて、1度開いてからインプラントを埋入して、縫合を行って傷口を閉じます。
そのため、大なり小なりの出血があります。
通常の出血は、当日中に止まり、次の日にうがいの際に多少血が混じるくらいです。
しかし、稀にですが、出血が止まらないケースがあります。
これは、何からしの出来事で傷口が開いてしまった場合に起こります。
そのような場合は、早めに歯科医院に連絡をして、担当医に見てもらいましょう。
傷口が開く原因としましては、舌や指で触ってしまった場合や硬い食べ物が当たってしまった場合などによります。
次に、術中に動脈などの太い血管を傷つけてしまった場合、術後に家に帰ってから、粘膜の中で出血する場合があります。
この際は、気道を圧迫してしまう場合がありますので、すぐに歯科医院に連絡しましょう。
インプラントの出血ですが、通常は、唾液に出血が混ざる程度ですので、問題ないですが、ドクドク出る場合や傷口が開いていた場合や気道を圧迫する場合は、すぐに歯科医院に連絡して見てもらいましょう。
57、インプラント術後のトラブル
 インプラント術後のトラブルですが、基本的に前に記載した内容がほとんどです(出血、しびれ、内出血、腫れ)。
インプラント術後のトラブルですが、基本的に前に記載した内容がほとんどです(出血、しびれ、内出血、腫れ)。
しかし、それ以外に稀に起こるトラブルがありますので、一応紹介しておきます。
- 鼻血
サイナスリフト・ソケットリフト・鼻腔底リフトなど鼻とつながった部分を手術する際は、鼻血が出る可能性が強いです。これは想定内の出来事ですので、伝えられることが多いです。また、その際にあまり鼻を強くかまないやくしゃみを強くしないがポイントになります。 - 顎が痛い
長時間の手術が必要な場合があります。そのような場合は、顎の顎関節が痛みを出してしまい、短期的に顎に痛みが出てしまうことがあります。 - 違和感
非常に患者さんによっては、微妙な表現をされる方がいまして、痛みではないのだけど違和感がある。とおっしゃる方がいらっしゃいます。通常は、10日くらいでその違和感も消えて、元に戻る場合が多いです。
58、インプラント手術後の食事時間
 インプラント手術後は、麻酔が効いています。
インプラント手術後は、麻酔が効いています。
麻酔が効いている際の食事は、麻酔で感覚がないので、唇を噛んだり頬を舌を噛んだりしますので、十分気をつけてください。
食事の時間は、麻酔が覚めるのが約2時間後ですので、その後になります。
粘膜を縫っていますので、刺激物や硬いものを避けて食べるようにしてください。
59、安いインプラント
 1本10万円です!よくこんな広告を目にすることがあります。
1本10万円です!よくこんな広告を目にすることがあります。
良い医療を安く受けたいと誰しもが思いますが、さてさて現実は、どうでしょうか?
ホームページへのインプラント費用(値段)表記の仕方ですが、インプラント体やかぶせ物や薬代など全てこみの表記の仕方とインプラント体のみの表記の仕方と2通りがあります。
インプラント体のみの表記の場合、そ以外にも費用が発生することを理解しておく必要があります。
次は、費用に関する考え方についてです。
インプラントを医療として考えているドクターは、ホームページに値段表記をしない方針をとっています。
それに対して医療だけではなく、経営も行わなければ医療は成り立たないと考えるドクターは、ホームページに値段表記を行っているのが現状ではないかと思います。
それでは、何が正しいのかと成りますが、患者さんが値段を判断する時代ではないかと思います。
現代は、インターネットを利用して様々な情報を得られる時代です。
それから考えると患者さんが自分に合っ歯科医師を見つけて、それに対する対価を支払うという形が、1番スムーズだと思います。
しかし、その金額が高いと考えるなら、それは、自分に合った医療ではないので、他の歯科医師を探したほうがよく、値段と対価の関係から行くと間違った判断となるのではないでしょうか?
現状、インプラントは、自費診療になります。
保険診療は、1年目のドクターでも20年目のドクターでも、患者さんが支払う金額は同じです。
患者さんによっては、前の歯科医院の方が、安いといわれる方もいらっしゃいますが、同じ検査をして同じ処置を行った時は、全国同じ金額になります。
自費診療の場合は、自分で費用を決めることができます。
自分が今まで培ってきた技術や時間により、インプラント1本の費用が異なっているのが現実だと思います。
インプラントに関して、技術や知識の研鑽を行ってきて、現在も続けているドクターは、費用を高く設定しているケースが多いと思われます。
では、インプラントを安く設定している医院が、悪いのかと言えば、そんなこともありません。
それはそれなりに安く設定することで、高額な治療を受けられない患者さんも受けることができます。
前述もしましたが、そのインプラントの費用が、高いか安いかを決めるのは、患者さんであり、自分に合った歯科医師を見つけることが患者さんにとって1番なのでは、ないでしょうか?
60、インプラントのメンテナンス
 インプラントのメンテナンスの重要性は、これまでだいぶ皆さんに伝えてきたので、理解されているのではないかと思います。
インプラントのメンテナンスの重要性は、これまでだいぶ皆さんに伝えてきたので、理解されているのではないかと思います。
では、実際どんなことをインプラントのメンテナンスで行うのかを説明します。
- 問診(他に病気や薬の服用がなかったか?生活の変化など、些細なことでも良いのでお伝えください。)
- 口腔内写真(現在のお口の中の状態を記録します。)
- 歯周病検査(インプラントを含め他歯の歯周病の状態確認)
- 虫歯検査(天然歯の状態確認)
- PCR(歯の汚れチェック)
- 歯石除去
- PMTC(機械的歯面清掃)
- 舌清掃
- フッ素塗布
- レントゲン検査(半年に1回)
上記の内容を、3〜4ヶ月に1度のペースで繰り返すことが、インプラントや天然歯を守ることができます。
歯周病の原因は、歯ブラシで落とすことのできない、バイオフィルム(細菌の塊)になります。
61、インプラントCT検査

インプラントを行うにあたり、CT検査を行うことは、当たり前となっています。15〜20年くらい前までは、歯科医院に高額なCTが導入されているケースは、稀でした。
それこそ、大学病院や医科用CTを導入している歯科医院にて、CT撮影を依頼して、デジタルではなく、フィルムベースで、シャーカステン(光を当てる装置)を用いて、インプラントの大きさをかざすシートを用いて、埋入する方向や位置を決定して、実際の手術でCTを頭の中に入れて、行うのが一般的でした。
現在は、CTの装置もコンパクト化され、以前に比べれば安い価格で歯科医院に導入される時代となりました。
それでもCTの普及率は、全体の5%と考えると、全国の歯科医院68,000件の内の3,400件ですので、まだまだ少ないです。
では、普通のレントゲン(デンタル・パノラマ)とCTは、どう違うのでしょうか?
普通のレントゲンは、2次元、つまり平面状の判断となりますが、CTは、断層撮影を行い3次元的に判断することができます。
インプラントの場合、骨の3次元的な形態を把握して、埋入する必要がありますので、2次元的な判断だけですと思わぬ事故を招いてしまいます。
現代のインプラント治療は、CTを用いてここまで来ています。
- インプラントを行う前にCTを撮影します。
- 撮影したCTをもとに3次元的構築をします。
- 構築したデータをもとに、インプラント埋入する方向・深度・角度・大きさ・長さを決定します。また、実際のかぶせ物を再現することもできます。
- 手術においては、構築したデータをもとに作成したガイドという装置を用いて、計画した通りにインプラントを埋入することができます。
- その場で土台や仮歯をセットする。
CTを撮影して、埋入からかぶせ物までシュミレーション通りに通りに行うことができますので、事故などを起こすことが極端に少ないです。
62、インプラントはどれくらいで骨と結合するの?
 インプラントと骨がくっつく(結合)には、期間がかかります。
インプラントと骨がくっつく(結合)には、期間がかかります。
おおよその目安を載せますので、参考にしてください。
- 上あご(約3ヶ月)
- 下あご(約2ヶ月)
- 骨造成(6ヶ月後)
以前に比べるとだいぶ、インプラントと骨がくっつく(結合)速さが、早くなりましたインプラント体の表面性状が改善され、骨との結合が早くなり、より早くかぶせ物をセットできるようになり、患者さんにとっては朗報になります。
以前は、それぞれ1ヶ月は、余分にかかっていたいました。
63、人工骨って安全ですか?
インプラントを行う際に、十分な骨の高さや幅がない時は、骨造成を行います。
この骨造成を行う際に、自家骨か他家骨を用います。
自家骨は、ご自分の骨を用いますので、安全性は、全く問題ないです。
それに対して、他家骨は、人工の骨を用いるので、安全性について心配される患者さんがいらっしゃいます。
人工骨は、以下の3種類があります。
- HA(ハイドロシキアパタイト) 歯のエナメル質と同じ成分になります
- β-TCP(リン酸カルシウム) カルシュウムをリン酸塩を1,000度で加熱処理したものになります。
- Bio-oss(バイオス) 牛の凍結乾燥骨になります。
手術の内容により、使用する人工骨が変わります。
どの部位においても多く使われている人工骨は、Bio-oss(バイオス)になります。
1,000を超える文献と30年以上の実績があります。
オーストラリア産の牛の骨で、強アルカリで処理し、15時間以上の高温処理と精製過程を経た安全な骨ミネラルだそうです。
Analysis of the risk of transmitting bovine spongiform encephalopathy through bone grafts derived from bovine bone B. Wenz, B. Oesch, M. Horst Biomaterials 2001; 22.
Bone substitutes of bovine origin are widely used for treatment of bone defects in dental and orthopedic surgery. Due to the occurrence of BSE and the new variant of Creutzfeldt Jakob Disease risks of transmitting diseases through the use of such materials need to be carefully evaluated. Risk analysis can either be based on theoretical assessments or experimental evidence. Here we present a comparative study on two bovine bone substitutes (Bio-Oss® and Osteograf/N) which is based on theoretical values. Furthermore, for one of these materials, i.e. Bio-Oss®, the prion inactivation capacity of one of the production steps was experimentally evaluated. Theoretical and experimental data indicate that the use of these materials does not carry a risk of transmitting BSE to patients.
64、人工骨は、何が良いか?
前述した人工骨の種類になりますが、
- HA(ハイドロシキアパタイト) 歯のエナメル質と同じ成分になります
- β-TCP(リン酸カルシウム) カルシュウムをリン酸塩を1,000度で加熱処理したものになります。
- Bio-oss(バイオス) 牛の凍結乾燥骨になります。
上記の3つが人工骨の種類になります。右側の研究論文ですが、β-TCPとBio-ossは、どちらが良いのかを研究しています。
結果としては、Bio-ossの方が、12ヶ月後の新しくできた骨の量が多かったと結論を出しています。
以前は、Bio-ossの認可が日本で降りていませんでしたので、使用するに迷われてドクターも多かったですが、現在は、認可も降りて、多くのドクターがBio-ossを使用している状況になります。
Histologic and histomorphometric evaluation of two bone substitute materials for bone regeneration: an experimental study in sheep. Paknejad, M., S. Emtiaz, et al. Implant Dent 2008 17(4): 471-9.
INTRODUCTION: In the past decade, there has been an increase focus on regeneration approaches as related to periodontics and implant therapies. The main objective of the present study is the evaluation of quality, density, and thickness of the newly formed bone in experimental defects treated with deproteinized bovine bone mineral (DBBM) and bioapatite-collagen. MATERIALS: Fifteen identical cuboidal defects were prepared in the alveolar edentulous mandibular ridges in 10 male sheep. Defects were randomly assigned to be treated either with DBBM, Bioapatite-collagen or remained unfilled as the control group. Defects of these 3 groups were histologically examined after 6 months. RESULTS: The mean percentages of bone regeneration with DBBM, Bioapatite-collagen, and control group were 51.40% +/- 3.57%, 27.66% +/- 4.18%, and 19% +/- 1%, respectively (P < 0.05). Defects filled with Bio-Oss and control defects did not show foreign body reaction, whereas Biostite particles had a reaction in 40% of the specimens. Trabecular thickness and type of new regenerated bone were also significantly different between Bio-Oss and Biostite (P < 0.05) and control group (P < 0.05). CONCLUSION: The results of the present study suggest that using of DBBM particles can promote bone regeneration more effectively than Bioapatite-collagen, and both materials were more promising than the control group.
The amount of newly formed bone in sinus grafting procedures depends on tissue depth as well as the type and residual amount of the grafted material 69of75
65、自家骨と他家骨(人工骨)は、どちらがいいの?
 自家骨は、アレルギーもなく自分の骨ですので、何ら問題はありませんが、他家骨はアレルギー含めて問題があるのではないかと疑いたくなりますよね。
自家骨は、アレルギーもなく自分の骨ですので、何ら問題はありませんが、他家骨はアレルギー含めて問題があるのではないかと疑いたくなりますよね。
自家骨は、自分の骨ですので、安心・安全です。
他家骨は、もちろん安心・安全ですが、それ以上に骨が吸収しないという大きなメリットがあります。
これは、研究段階で分かったそうですが、初めは、吸収するという前提で実験が進められたそうですが、その後に10年経って骨が吸収していないという実験結果より、他家骨の方が、自家骨よりも良いという評価がされるようになりました。
66、インプラントの口コミ
 インプラントの歯科医院を探す際に、口コミサイトなどを参考にされると思うんですが、その内容がどこまで信頼性があるのか?ということになります。
インプラントの歯科医院を探す際に、口コミサイトなどを参考にされると思うんですが、その内容がどこまで信頼性があるのか?ということになります。
口コミに関しては、実際の話、良い口コミは載せても、わざわざ悪い口コミを載せることは少ないです。
ランキングサイトなどもありますが、正直な話、ランキングサイトは、あてになりません。
なぜなら、順位は、そのポータルサイトで見られた数で、実際に、治療を受けてみてどうだったかの数ではありません。
では、どうやってインプラントを行う歯科医院を探せば良いかと言いますと、ご自分のお近くの歯科医院を、インターネットで3医院くらい探し、どんな先生が担当するのか?どんな歯科医院なのか?を無料相談などで、実際に行ってみて体験してくることが1番です。
- 担当医の先生との相性は?
- 歯科医院は、清潔か?
- 衛生士さんの応対が良いか?
などといろいろあると思いますが、インプラントは、治療を行った後が始まりです。
これからずっと通える歯科医院かを判断して決めましょう。
他人の口コミやランキングで決めて後悔しないようにしましょう。
67、インプラントのネジ止め?セメント?

インプラントの上部構造を固定する方法には、ネジ止めとセメントの2つの方法があります。
2000年に入る前は、ネジ止めが主流でしたが、2000年以降は、セメント固定が主流となり、2010年に入り、ネジ止めが主流となってきています。
理由としましては、セメント固定の場合、セメントが被せ物と歯肉の間に残り、インプラント周囲炎の原因となるという論文が発表されたことにより、ならばネジ止めの方が良いとなり、現在は、ネジ止めが主流となっています。
これは、担当医の好き・嫌いもありますので、一概にどの方法が良いというわけでもありません。
ネジ止めの場合、ネジ穴がありますので、見た目がセメント固定に比べると良くない点が挙げられます。
しかし、前歯ですとちょうど歯の裏側に穴を持ってくるなどと工夫を凝らすことで、見た目も気にせずにネジ止めにすることができます。
68、インプラント成功率
 インプラントの成功率は、上顎と下顎で変わってきます。
インプラントの成功率は、上顎と下顎で変わってきます。
これは、上顎はもともとが柔らかい骨に対して、下顎はもともとが硬い骨になります。
そのために、硬い骨にインプラントを埋入した方が、成功率が高いので、下顎の方が有利となります。
歯科医院によっては、成功率をHPなどで掲載しているところもありますが、何を持って成功するのかは、ドクターの考え方によって違いますので、成功率が高いと言っても、患者満足度が高いというわけではありません。
術後年数で、成功率が変わる。
インプラントの手術を行って1年後と5年後と10年後では、成功率が異なるということです。
術後1年後は、もちろん成功率は高くなり、年々成功率は下がっていくということになります。
それこそ内のインプラント成功率は、100%ですよという歯科医院もあるわけです。
10年後のインプラントの成功率を高くするには、ドクターの腕だけではなく、患者さんの日々の歯ブラシと定期検診でのクリーニングが必須になってきます。
論文ベースの成功率に関して、インプラントの成功率に関して、様々なメーカーやドクターが様々な論文を出していますが、条件が違うために、比較が難しいという現状があります。あるメーカーのインプラントを使用して、豚の骨や牛の骨にインプラントを埋入してその後のデータを出している研究や実際にお口の中にインプラントを埋入して、その後の成功・失敗をデータとして出している論文など多岐にわたります。
果たしてどのデータを信用すれば良いのかと思う場合もありますが、基本的にインプラントと骨は、90%以上の高い確率で、骨とくっつくということは、間違いがないデータで、その後に関しては、上顎・下顎・年齢・部位・病歴・口腔内の状態などの条件により、成功率が変わってくると考えてよろしいと思います。
69、インプラントの失敗
 インプラントの失敗は、何をもって失敗とするかで変わってきます。
インプラントの失敗は、何をもって失敗とするかで変わってきます。
論文でもその部分が争点になっています。
- インプラントの脱落
- インプラントの骨吸収・動揺
- インプラントの見た目
- インプラントの位置
- インプラントの違和感?
様々な論文で、成功率に関して論じていますが、脱落しない限り失敗ではないと論じていたり、何を持って失敗とカウントするのかは、これからも争点となると思います。
70、インプラント医療費控除
インプラントは、医療費控除の対象となります。以下の内容を確認しましょう。
- 10万円以上200万円以下
- 1月1日から12月31日までの1年間
- 必ず領収書が必要です。場合によっては、再発行できない場合があります。
- 分割払いは、その年に支払った金額が控除対象になる。
- 歯科以外に支払った医療費も合算出来る。
- 家計を共にする家族の医療費も合算出来る。
- 歯科医院に通った公共の交通機関の領収書も控除の対象となる。
- 所得金額により、控除額も変わってきます。
- 医療費控除額=医療費合計−保険金補填金額−10万円
詳しくは、国税庁のサイトを参考にしてください。
http://www.nta.go.jp/tetsuzuki/shinkoku/shotoku/tokushu/sakuseihou.htm
71、インプラント費用(値段)相場
 インプラント費用全国平均は、40万円が相場となっています。
インプラント費用全国平均は、40万円が相場となっています。
基準は40万円となりますが、それより安い・高いインプラントは、何が違うのということになりますが、インプラント費用は、歯科医院が独自に設定できる値段になります。
インプラント費用の表記に関しては、以下に注意しましょう!
- かぶせ物(上部構造)の費用を含んでいるか?
- 薬代が費用に含まれているか?
- 仮歯代が費用に含まれているか?
- 他にかかる費用があるか?
- インプラントの費用に関しては、ドクターにより考え方は様々になります。そのため、費用が変わります。その他費用が大きく変わる理由としては、かぶせ物の種類にもよります。
- ジルコニアボンド(ジルコニアにセラミックを焼成)
- メタルボンド(金属にセラミックを焼成)
- ハイブリッドセラミック(プラスチックにセラミックの粒子を混ぜたもの)
- 金属(銀歯・金歯)
72、インプラント訴訟
 最近は、インプラントでの訴訟が増えています。
最近は、インプラントでの訴訟が増えています。
ほとんどのケースは、説明した説明していないの言った言わないの争いになっています。
また、インプラントを行って酷い目にあったと訴訟後にいらす患者さんのほとんどは、術前に歯科医師とのキチンとしたコミュニケーションが取らないまま手術を行ってしまったという患者さんがほとんどです。
インプラント治療は、虫歯を削って詰めましたという治療とは、異なり、計画から被せ物セットからメンテナンスまで、その後も一生に渡り、その歯科医院とお付き合いが必要になります。
患者さんもそれくらいの覚悟を持って歯科医院選びをして欲しいなと思います。
また、患者さんの中には、自分のインターネットで調べた知識をもとにドクターと話をされて、自分の思うような治療をして欲しいとおっしゃる患者さんがいます。
インターネットでの知識は、我々歯科医師とすれば間違っていることが多く、そのような治療が全ての患者さんに当てはまるケースは少ないです。
そのため、自分思うような治療をしてくださいとドクターに伝えるのではなく、どのような治療方法があますか?そして、その治療方法のメリット・デメリットは何ですか?を聞いて、その後に治療方法を選択することが、1番最良の方法になります。
インプラントの訴訟になり、多くの時間を使わないように、しっかりと担当医や衛生士と話をして、コミュニケーションをとった後に、治療を受けることをお勧めします。
73、インプラントの保証
インプラントの保証も歯科医院によって異なります。代表的な保証制度に関して、幾つかあげたいと思います。
- 5年保証
5年以内にインプラントや被せ物に何か問題があった場合は、無償でやり直します。 - 10年保証
10年以内にインプラントや被せ物に何か問題があった場合は、無償でやり直します。 - インプラント体10年・被せ物5年
10年以内にインプラント体や5年以内に被せ物に何か問題があった場合は、無償でやり直します。
74、インプラントが完成するまでの期間
 インプラントが完成するまでの期間は、上アゴと下アゴや骨造成したかしないかで変わってきます。
インプラントが完成するまでの期間は、上アゴと下アゴや骨造成したかしないかで変わってきます。
- 上アゴは、3ヶ月
- 下アゴは、2ヶ月
- 骨造成は、おそよ6ヶ月で、1ミリ増やすのに1ヶ月はかかると考えた方が良いそうです。
インプラントが完成するまでの期間は、他にも歯肉が関係してきます。
もともと歯肉が足りない場合は、歯肉の移植などを行い、成熟する期間も待ちますので、その期間は、仮歯などを用いて様子を見ますので、その分も余分い期間がかかります。
75、インプラントガイド手術って?
 インプラントのガイド手術は、CTを撮影し、そのデータをもとに3次元構築を行い、インプラントを埋入する位置・角度・深度・長さ・大きさを決めて、手術の際に、コンピューターと同じ位置でインプラントを埋入する方法です。
インプラントのガイド手術は、CTを撮影し、そのデータをもとに3次元構築を行い、インプラントを埋入する位置・角度・深度・長さ・大きさを決めて、手術の際に、コンピューターと同じ位置でインプラントを埋入する方法です。
ガイド手術を行うことで、様々な事故を防ぐことができますので、是非、オススメな治療方法になります。
症例によっては、必要のない場合もありますが、基本的に全症例で行うことをオススメします。
いっ時前は、インプラントを行うにはCTを撮影することが必須でした。
しかし、現在は、撮影したCTデータをもとにコンピューターで3次元構築を行い、インプラントを埋入する方向や深度や位置をシュミレーションを行い、その通りにガイドを用いて手術を行いますので、術者のエラーや勘に頼る必要がないというのも、1つの魅力になります。
現在は、ガイド手術は、必須と考え、提案してこない歯科医師の方が、問題かと思う時もあります。
しかし、この部分に関しては、様々な意見がドクターによってありますので、センスティブな問題となります。
76、インプラントオーバーデンチャーって?
 インプラントオーバーデンチャーは、インプラント+入れ歯と言う考え方になります。
インプラントオーバーデンチャーは、インプラント+入れ歯と言う考え方になります。
良く下あごの入れ歯は、舌があるので、入れ歯が動きやすく、外れやすい・傷になりやすいという不満を患者さんから聞きます。
この不満をできるだけ少ないインプラントで解消する方法が、インプラントオーバーデンチャーになります。
入れ歯だけでは、下あごの骨が吸収して平らになってしまい、入れ歯の動きを抑制できない場合には、インプラントを支柱にして、ボタンやバーという仕組みを用いて入れ歯の動きを抑制します。
インプラントオーバーデンチャーの場合、2本〜4本のインプラントを用いて行い、固定を行いますが、取り外し式の入れ歯という側面もありますので、外して洗うことができるというメリットもあります。
これは固定性のインプラントにないメリットであり、食べかすなどをきれいにすることができます。
しかし、それをメリットと捉えるか?デメリットと捉えるか?は、人それぞれになります。
インプラントオーバーデンチャーも、非常に良い治療方法の選択肢なりますので、是非、主治医の先生と相談してみてください。
77、静脈内鎮静法って?
 静脈内鎮静法は、眠っている間に手術を行う方法になります。
静脈内鎮静法は、眠っている間に手術を行う方法になります。
インプラント手術と聞くとほとんどの患者さんは、痛い・怖いというイメージがあります。
そのため、静脈内鎮静法を選択してインプラントオペを行う患者さんが増えています。
インプラントオペを行う際は、麻酔を行いますので、基本的に術中は痛みを感じません。
しかし、振動や骨を削っている感覚はあります。
このような感覚を感じたくないという患者さんは、静脈内鎮静法を選択されると非常に良いと思います。
術中は、鎮静薬が入っていますので、眠っているような感覚になります。
ただし、手術前に静脈のラインをとりますので、その痛みは感じます。
注射の痛みと変わりませんので、そこまでの激痛ではありません。
78、インプラント入れて、将来困ることは?
 インプラントを行った後に、将来介護を受けるようになったら、どうすれば良いか?と質問を受けます。
インプラントを行った後に、将来介護を受けるようになったら、どうすれば良いか?と質問を受けます。
また、MRIを撮影する際に、インプラントを行っていると撮影ができないと来たんですが、本当ですか?などの質問がよく聞かれる質問になります。
今回は、このよく聞かれる質問にお答えしたいとおもいます。
介護において、インプラントをしていると体が不自由で、歯ブラシなどのケアがきちんとできないので、インプラント周囲炎になったりするのはないかとご心配をされるのですが、天然の歯も同じです。
インプラントだろうが天然の歯だろうが同じです。
磨かなければどちらも歯周病になり、抜け落ちてしまいます。
そのため、介護を受ける状態の際は、何れにしても歯ブラシで苦労されると思われます。
ただし、インプラントの場合は、かぶせ物の部分を外すことができますので、入れ歯にすることもできます。
インプラントだから困るというのは、間違った誤報になります。
MRIを撮影する際に、インプラントをしていると撮影できないと聞いたのですが、本当でしょうか?こちらですが、これも誤報になります。
インプラントは、チタンと言う金属になりますので、銀歯とさほど変わりません。
MRIを撮影する際に影響があるのは、磁石を用いた入れ歯や装置になります。
そのため、インプラントとは、関係のないものとなります。
79、インプラント保険
平成24年より、インプラントが保険で認められました。
では、どのような場合にインプラントが保険で認められるのでしょうか?
従来のブリッジや有床義歯(顎堤形成後の有床義歯を含む)では咀嚼機能の回復が困難な患者で以下に該当するもの。
- 腫瘍(癌)顎骨骨髄炎などの病気や事故の外傷により、広範囲な顎骨欠損もしくは、歯槽骨欠損症例(歯周病や加齢による骨吸収は除く)
- もしくはこれらが骨移植によって再建された症例。
- 欠損範囲については、上顎は、連続した1/3顎程度以上の顎骨欠損症例または上顎洞もしくは鼻腔への交通が認められる顎骨欠損症例
- 下顎は、連続した1/3顎程度以上の歯槽骨欠損または下顎区域切除以上の顎骨欠損
- 医科保険医療機関(医科歯科併設の保険医療機関では医科診療科)の主治医の医師の診断に基づく外胚葉異形成症等の先天性疾患で、連続した1/3顎程度以上の多数歯欠損または顎堤形成不全
また、行う医療機関の施術基準があります。
- 歯科または歯科口腔外科を標榜している病院であること
- 当該診療科に係る5年以上の経験、当該療養に係る3年以上の経験を有する常勤の歯科医師が2名以上配置
- 当直体制が整備
- 医療機器保守管理、医薬品に係る安全確保体制が整備
- 当該療養に必要な検査機器を設置
上記には、難しいことがいろいろ書いてありますが、簡単に説明します。
歯周病や加齢によって、顎を失ったのではなく、事故や病気で顎を連続して1/3失った方が、保険のインプラントの対象になります。
行う医療機関は、大学病院です。
現在の時点では、一般的な虫歯や歯周病で歯を失った場合に、保険でインプラントを行うことは難しいのが現状です。
実際に腫瘍や顎骨骨髄炎になる患者さんもいらっしゃいますので、その際は、お気軽に担当医に相談して、大学病院などを紹介してもらいましょう。
80、インプラントお掃除の仕方
 インプラントのお掃除は、基本的に天然の歯と同じように、歯ブラシを1日3回丁寧に行うことが重要になります。
インプラントのお掃除は、基本的に天然の歯と同じように、歯ブラシを1日3回丁寧に行うことが重要になります。
インプラントの治療が終了したので、今までと同じような歯磨き回数と時間で問題ないだろうとお考えの患者さんは、他の部位の歯を失うか?
インプラントが歯周病になってしまう可能性が高いとお考えください。
インプラントのお掃除(歯ブラシ)は、今まで以上に丁寧に、そして時間や回数を担当の先生や衛生士と確認を行い、正しい歯ブラシができることを確認して定期検診に入ってください。
ここでご自分で歯ブラシをできない場合は、せっかく治したインプラントも歯周病になる可能性が高く、また、治療費用と時間が必要になってしまいます。
インプラントは、歯ブラシ以外にもフロスや歯間ブラシを、指示される場合があります。
これは、インプラントの場合は、被せ物の形態が隣の歯や歯肉や骨の状態に合わせて作られますので、フロスや歯間ブラシが必要になるときがあり、この使い方をマスターすることで、歯やインプラントの寿命が長くなります。
81、ブリッジにしたけど、今更、インプラントにできるの?
 ブリッジにした後に、インプラントすることはできます。
ブリッジにした後に、インプラントすることはできます。
写真は、ブリッジ(仮歯)の下にインプラントが埋入され、骨とインプラントが結合するのを待っている状態になります。
つまり、ブリッジをした後にインプラントを行っているか?
歯を失った両隣の歯が、被せ物で、ブリッジの仮歯を入れて、その後にインプラントを埋入した状態になります。
ブリッジのデメリットは、咬合する力が両隣の歯に 1.5倍の力がかかるために、過重負担になり、前後どちらかの歯がダメになってしまうというリスクになります。
インプラントを入れることで、そのリスクをなくし、歯を失うことを防ぐということができます。
82、インプラント後の人間ドックは?
 インプラントを行った後に、人間ドックを受けることができますか?脳ドックを受けることができますか?と患者さんから質問を受けるときがあります。
インプラントを行った後に、人間ドックを受けることができますか?脳ドックを受けることができますか?と患者さんから質問を受けるときがあります。
基本的にインプラントは、金属で銀歯となんら変わりませんので、人間ドックも脳ドックでMRIを撮影しても、問題はありません。
人間ドックや脳ドックにおいて、問題となるのは、磁石を用いた入れ歯を使用している場合になります。
この場合は、MRIを撮影する際に磁石の入れ歯を外して撮影を行えば良いですので、問題ありません。
磁石を用いた入れ歯を装着して、撮影した場合の問題は、ハレーションと言って白い影が映ってきてしますので、その白い部分は、レントゲンを見ることができませんので、問題となります。
しかし、磁石を用いた入れ歯を外して撮影すれば問題ないですので、ご安心ください。
83、インプラント手術後の飛行機は?
 インプラント手術をした後に、どうしても飛行機に乗らなくてはならない患者さんがいらっしゃいましたので、その患者さんの実体験をご紹介したいと思います。
インプラント手術をした後に、どうしても飛行機に乗らなくてはならない患者さんがいらっしゃいましたので、その患者さんの実体験をご紹介したいと思います。
手術をした次の日に、どうしても仕事で飛行機に乗らなくてはならず、その結果としては、飛行機に乗っても大丈夫でした。
気圧が高くなるために、出血がひどくなるのではないか?など心配がありましたが、特に痛みが増すわけでもなく、飛行機に搭乗し、降りることができました。
この患者さんの場合、骨造成(GBR・ソケットリフト・サイナスリフト)などを行わない、インプラント埋入のみの手術になりますので、飛行機などの気圧の高くなっても問題なかったと思われます。
骨造成などインプラント以外の手術も行った場合は、腫れたり出血がありますので、飛行機などの気圧が高くなるような場所への移動は、避けたほうが良いでしょう。
84、インプラント手術後の食事は?
 インプラント手術後は、麻酔が切れてから食事を行ってください。
インプラント手術後は、麻酔が切れてから食事を行ってください。
麻酔が切れる前に食事をされますと、唇や頬を噛んだりします。
また、熱いものを感じにくいですので、火傷をする恐れがあります。
食事の時間ですが、術後約2時間くらい経過すると麻酔が切れます。個人差や手術の内容によって差があります。
食事の内容ですが、硬いものや刺激物を避け、できるだけ常温に近いものを選択しましょう。
85、インプラント手術後のお風呂は?
 インプラント手術後は、体があったまるような運動やお風呂などは、できるだけ避けたほうが良いです。
インプラント手術後は、体があったまるような運動やお風呂などは、できるだけ避けたほうが良いです。
お酒などは、もってのほかです。
インプラント手術は、歯肉を開いていますので、出血があります。
お風呂に入りますと身体があったまりますので、非常に血行が良くなり、一度止まっていた出血が再度しやすい状態になります。
そのため、当日はシャワー程度にし、運動は避けて、できるだけ安静にしましょう。
もし、出血が止まらない場合は、清潔なティッシュをぐっと30分くらい咬んで、圧迫止血を行いましょう。
それでも止まらない場合は、歯科医院に連絡するようにしましょう。
86、インプラント手術は、入院が必要ですか?
インプラント手術は、基本的に入院の必要はありません。
麻酔も全身麻酔ではなく、局所麻酔で行いますので、入院の必要性はありません。
しかし、骨移植をご自分の骨を用いて、大腿骨から移植する場合や顎の骨の再建も同時に行う場合などは、入院の必要性があります。
基本的にインプラントを埋入するだけであれば、入院をする必要性は、全くありません。
87、インプラント手術当日朝の過ごし方
 インプラント手術を受ける当日の朝は、ランニングや運動など血圧が高くなるようなことは、避けましょう。
インプラント手術を受ける当日の朝は、ランニングや運動など血圧が高くなるようなことは、避けましょう。
できるだけ安静に過ごし、朝食をしっかりとりましょう。
朝食をとることにより、貧血や低血圧を防ぐことができますので、くれぐれも朝食を抜くようなことは避けましょう。
いつも服用している薬に関しては、事前に主治医に伝えて、服用を止められなければ、いつも通りに服用して構いません。
メイクや服装に関しては、別の部分でお伝えしましたが、お口の周りのメイクは避けて、服装は、体を締め付けないものを選択しましょう。
朝起きてからの歯ブラシは、朝食後に1本1本を丁寧に優しく磨き、食べカスが残らないようにし、清潔な状態を保ちます。
88、インプラント手術の前日の過ごし方
 インプラント手術前日は、お酒を控えて早めに就寝しましょう。
インプラント手術前日は、お酒を控えて早めに就寝しましょう。
よく就寝することで、健康な状態を保つことができますので、手術の際に万全な状態で望むことができます。
インプラントの手術は、親知らずの抜歯程度の痛みになりますので、そこまで心配ないと思いますが、前日は、念入りに歯ブラシを行い、お口の中の細菌を減らし、清潔な状態で手術を迎えるのがベストになります。
念入りに磨いてくださいと伝えるとゴシゴシ磨いて、歯肉を傷つけてしまう患者さんがいますので気をつけてください。
あくまでも、歯ブラシは、1本1本優しく丁寧に磨くことが前提になります。
89、インプラント手術にオススメな時間帯
 インプラント手術を行う際に、何時に予約をするのかを迷われるのではないかと思います。
インプラント手術を行う際に、何時に予約をするのかを迷われるのではないかと思います。
オススメの時間は、午前中です。
理由は2つあります。
- 午前に手術を行っておけば、帰宅後、午後に何かあっとしても、歯科医院の診療時間であり、対応ができるというメリットがあります。
- 患者さんもドクターも午前の方が、シャキッと集中力がありますので、その時間帯の方が手術が上手くいく?これは、一般的な考え方になりますので、一概に言えませんが、ドクターも患者さんも人間ですので、午前の方が目が冴えているのではと思います。
90、インプラント手術当日に歯が入りますか?
インプラント手術当日に仮歯を入れる方法があります。
前歯など目立つ場所では、できるだけ手術当日に仮歯を入れたいですよね。
しかし、条件が揃っていないと仮歯を入れることができません。
- インプラントを固定する十分な骨がある。
- インプラントを固定する骨が仮歯の方向とマッチしている。
- 歯ぎしり・食いしばりがない。
- かみ合わせが正常であり、咬む際に深く咬み込まない。
以上のような内容が、手術当日に仮歯を入れる条件になりますが、詳しくは、担当医に相談してみましょう。
91、インプラント用の歯ブラシは?
 インプラント専用の歯ブラシはあるんのですか?と患者さんに聞かれることがあります。
インプラント専用の歯ブラシはあるんのですか?と患者さんに聞かれることがあります。
私は、GC社のルシェロI-20をお勧めしています。
こちらの歯ブラシは、通常の歯ブラシと違く、天然の歯に比べて、インプラントのかぶせ物の形態を意識して作られています。
インプラントの被せ物は、豊隆が強く天然歯に比べて、磨きにくい部分もありますので、それに合わせた歯ブラシの形となっています。
92、インプラント歯磨き粉の選び方
 歯磨き粉は、研磨剤が含まれていないものがベストになります。
歯磨き粉は、研磨剤が含まれていないものがベストになります。
インプラントの被せ物と歯肉の間につぶつぶの研磨剤が、残ることにより炎症を起こしてしまう場合があり、何度が学会などでも報告が上がっています。
そのため、研磨剤が含まれている歯磨き粉の使用は、できるだけ避けるようにしましょう。
市販のつぶ塩やクリアクリーンなど顆粒が含まれているものは、注意が必要です。
93、インプラント後のホワイトニング
 インプラント後のホワイトニングに関しては、インプラントは、全く問題ありません。
インプラント後のホワイトニングに関しては、インプラントは、全く問題ありません。
ホワイトニングの薬剤は、過酸化水素水ですので、いわゆるオキシドールで、消毒効果があります。
ホワイトニングを行うことでインプラントへの影響はありません。
その代わり、天然の歯の色が白くなりますので、前歯の場合は、インプラントの被せ物との色の差が出てきます。
前歯の場合は、特にその差が目立ちますので、インプラント後のホワイトニングは、ご注意ください。
インプラントの被せ物は、ホワイトニングをしても色は変わりません。
インプラント手術後は、傷口に刺激を与えてしまいますので、オフィスホワイトニングのように歯科医院で、その部位を避けて行う以外は、ホームホワイトニングなどは、避けて行いましょう。
94、オールオン4って?
 オールオン4とは、ポルトガルのDRパオロ・マロが開発した治療になります。
オールオン4とは、ポルトガルのDRパオロ・マロが開発した治療になります。
無歯顎の患者さんに、4本のインプラントで被せ物を手術したその日に固定する。
新しい治療方法でした。
この治療方法には、賛否両論ありますが、以前は、上アゴで無歯顎の患者さんは、8から10本のインプラントを、用いていましたので、4本のインプラントで固定することは、費用も侵襲も少ないため、患者さんにとって、メリットが高い治療として注目されました。
デメリットは、取り外し式から固定式への変更で、発音や見た目に関しては、慣れるまで時間がかかることがあります。
取り外し式の入れ歯から固定式へ、その日のうちに完了することができるのは、非常に患者さんにしてみると魅力的な治療じゃないでしょうか?
95、オールオン6って?
 オールオン4に対して、オールオン6は、インプラント4本では、支えることが困難と考えて、6本のインプラントを埋入して、固定していく方法となります。4本のインプラントですと1本でもインプラントが歯周病になってしまうと機能しなくなりますが、6本のインプラントですと他の5本で支えることができますので、リカバリーが容易に行うことができます。
オールオン4に対して、オールオン6は、インプラント4本では、支えることが困難と考えて、6本のインプラントを埋入して、固定していく方法となります。4本のインプラントですと1本でもインプラントが歯周病になってしまうと機能しなくなりますが、6本のインプラントですと他の5本で支えることができますので、リカバリーが容易に行うことができます。
長期的に考えるとオールオン6の方が、安心感があります。
また、上部構造は約10年でやりかえる必要があります。
これは、車のタイヤと一緒で、毎日毎日使用していれば、減ってきます。
一生ものではありません。
96、即時インプラントとは?
即時インプラントとは、抜歯を行い、すぐにインプラントを埋入することを指しています。
歯を抜歯してすぐにインプラントを埋入するということは、1度で終わりますので、患者さんの負担が少ないというメリットがあります。
即時インプラントを行えるケースは、制限があります。
歯周病でグラグラになった場合、歯根の先などに膿が溜まっている場合は、即時にインプラントを埋入するのではなく抜歯を行って、細菌がいなくなってから行うのが、良いと言われています。
即時インプラントでは、仮歯を上に装着する場合もあります。
これは、それなりの条件が整って行う処置となりますので、主治医に確認をしてみてください。
97、インプラントの咬み心地は?
 インプラントは、図のように骨とインプラントがくっつきますので、天然の歯のように歯根膜というトランポリンの役割がありません。
インプラントは、図のように骨とインプラントがくっつきますので、天然の歯のように歯根膜というトランポリンの役割がありません。
これに関しては、インプラントの弱点の1つになります。
日本人は、食に関して、欧米人に比べると非常に細やかな人種になります。
そのため、食事の際の表現方法が「歯ごたえがある」「芯がある」「旨味がある」など非常に、表現が豊かです。
インプラントの場合は、天然の歯までは行きませんが、それに限りなく近い感覚で咬むことができると考えていてもらうと良いかと思います。
つまり、全く同じではないということをご理解いただいているとよろしいかと思われます。
98、インプラント手術後の通院回数
インプラント手術をして、骨とインプラントがくっつくまで、上アゴで3ヶ月・下アゴで2ヶ月(インプラントメーカーによる)かかります。
その後の治療回数は、皆さん気になるところです。ここをわかりやすく説明します。
- 2次手術(インプラントの上に乗った歯肉を取り除きます)
- インプラント型とり、かみ合わせ
- インプラント仮歯セット(省略する場合もある)
- インプラント型とり、かみ合わせ
- インプラントフレーム試適(省略する場合もある)
- インプラントかぶせ物セット
他にも歯肉を移植したりする場合もありますので、通院回数は、患者さんにより、異なる場合もありますが、基本的に6回くらいで完成となります。
また、インプラントの本数が多くなればなるほど、また、天然の歯と一緒に治療を行っている場合も、回数が多くなります。
99、インプラント後に異変を感じたら?
インプラントは、完成した後に本着のセメントを用いて基本的に本着しません。
これは、中の土台をネジで締めていますので、本着をしてしまうと中のネジが緩んだ時に締めなおすことができないからです。
また、これは、セメントリテインタイプの上部構造(被せ物)ですので、セメントが必要になります。
ネジ止めタイプの上部構造(被せ物)を選択した際も、中のネジが緩んだ際に締め直す必要がありますので、ネジ穴の蓋は、セラミックではなくプラスチックなどので蓋をする場合が多いです。
また、インプラントは、構造的に過度な力が加わった場合は、ネジが緩むことによりインプラントに直接力が加わることを防ぎます。
仮付けには理由がありますので、ネジが緩んだ際は、かぶせ物がカタカタ揺れたりしますので、異変を感じたら歯科医院にすぐに連絡しましょう。
100、インプラントまだ迷っている
 歯を失った場合に、インプラント・入れ歯・ブリッジ(橋渡し)・放置の4つの方法があります。
歯を失った場合に、インプラント・入れ歯・ブリッジ(橋渡し)・放置の4つの方法があります。
これ以外の方法は、ありません。
それぞれの選択には、メリット・デメリットがあります。
インプラントのメリット・デメリットに関しては、上述しているので参考にして欲しいです。
では、その後もインプラントにしようか迷っている場合は、とりあえず、入れ歯を選択するのが良いかと思います。
そのまま放置していると周りの歯が動きますので、インプラントをその後に行っても被せ物を入れるスペースがなかったり、ぶっ格好な被せ物になったりします。
4つの選択肢の中で、最も良くないのは、放置になります。これだけは避けたいところです。
そのまま放置していると歯が動いてかみ合わせが崩壊しますので、その後の治療が時間も費用もかかることになります。
できるだけ早く治療方法の選択を行い、最終的に金銭的に余裕が出たらインプラントを行うでも良いと思います。
インプラントを選択するならば、初めにもお伝えしましたが、信頼のできる歯科医師を選択して、末長く定期検診でお世話になることが、前提になることを覚えておいてください。